Когда прививку делать нельзя ни в коем случае?
Родителям важно знать противопоказания, при которых малышу ни в коем случае нельзя вводить вакцины:
- недоношенность. Если малыш весит меньше 2300 г, прививку делать категорически запрещено. Даже после того, как ребенок наберет нужный вес, педиатры советуют купить специальную вакцину мягкого воздействия (например, вакцина АКДС считается агрессивной);
- гнойно-септические кожные заболевания. Только через 30 дней после того, как будет снят диагноз, может быть введена вакцина;
- находясь в утробе матери, ребенок заразился инфекционным заболеванием. В этом случае можно делать прививку через полгода после полного и стойкого выздоровления;
- у малыша имеется острая инфекция. Прививка станет дополнительной нагрузкой на иммунную систему, в результате чего инфекция может обернуться серьезными осложнениями;
- у ребенка имеется гемолитическая болезнь (несовместимость крови матери и малыша по резус-фактору);
- ферментопатии (болезни, связанные с дефицитом или отсутствием активности какого-либо фермента);
- болезни, сопровождаемые иммунодефицитом. При иммунодефиците введение в организм даже ослабленных штаммов может спровоцировать развитие заболевания.
Чем обусловлена индивидуализация прививочного календаря?
Персональный график является отличным способом подстроить календарь вакцинации под индивидуальные особенности каждого отдельного ребенка. Мало кому удается следовать точной схеме иммунотерапии.
Отклонения от графика могут возникать по ряду причин:

- любое острое заболевание, сопровождаемое подъемом температуры выше 38 С;
- серьезные проявления аллергии на предыдущие дозы препаратов, включая анафилактический шок;
- аллергические реакции на отдельные компоненты препарата;
- заболевания, затрудняющие формирование иммунитета, в том числе СПИД и онкозаболевания;
- прием некоторых лекарственных препаратов;
- введение вакцин с живыми вирусами при беременности.
К противопоказаниям прививки БЦЖ относятся недостаточная масса тела малыша, менее чем 2,5 кг, тубинфицирование, дефекты системы фагоцитоза. Ограничения по прививанию вакциной ОПВ (полиомиелит) действуют на каждого члена семьи, проживающего с лицами, имеющими противопоказания к введению ОПВ.
АКДС нельзя делать, если в анамнезе присутствуют случавшиеся ранее судороги. Анафилактические реакции на яичный белок, болезни крови и новообразования — повод получить медотвод на КПК (корь, паротит, краснуха).
При отрицательной реакции организма на введение первой дозы вакцины АКДС либо заболеваниях аллергического характера рекомендуется для последующего применения введение вакцины «Пентаксим». Этот препарат является современным средством французского производства высочайшего класса. В его составе нет живых вирусов, что не приведет к риску случайного заболевания.
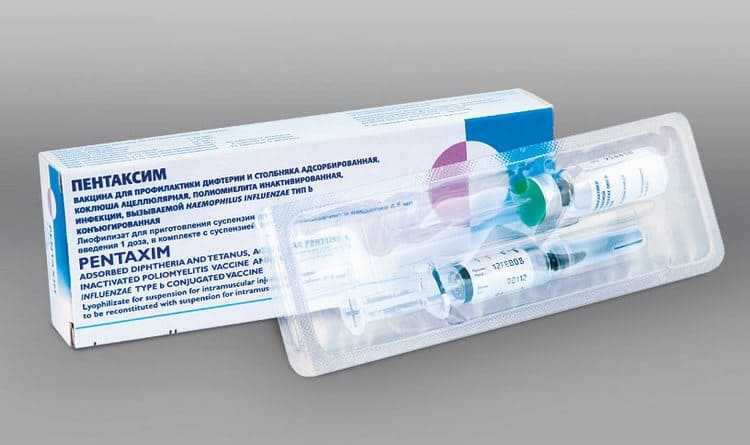 Вакцина Пентаксим
Вакцина Пентаксим
Заботливые современные родители информационно подкованы, знают особенности организма своего малыша. Например, если прорезывание зубов сопровождается снижением иммунитета, вакцинацию следует отложить. Или в случае, когда после болезни прошло недостаточно времени, и ребенок выглядит ослабленным, с иммунопрофилактикой тоже лучше повременить.
С чего начинать прививки ?
Начинают всегда , чтобы убедиться, что ребенок не инфицирован туберкулезом. Если Манту отрицательная, в двухнедельный срок рекомендуется продолжить прививки.
Принято проводить прививки в соответствии с национальным календарем. Т.е после реакции Манту не позднее 2х недель проводится
Ребенок в возрасте от 3х месяцев до 4х лет С чего начинать прививки ?
- Через 1 месяц после БЦЖ проводится прививка от вирусного гепатита + прививка от коклюша, дифтерии, столбняка, + от полиомиелита. Затем не ранее чем через 45 дней 2-я такая же прививка. Еще через 45 дней — третья прививка от коклюша, дифтерии, столбняка + полиомиелита. А третья прививка от гепатита проводится через 6 месяцев после 1-й.
- Далее ребенку от 1 года и старше делается прививка от кори, свинки и краснухи.
- Затем детям от 18 месяцев и старше, при условии, что прошло 6 месяцев с момента последней 3-й прививки от полиомиелита, делается 1 ревакцинация полиомиелита. Еще через 2 месяца — 2-я ревакцинация.
- Ревакцинация АКДС делается не ранее чем через год после законченной вакцинации.
- Далее все идет в соответствии с национальным календарем.
- Сейчас в календарь прививок включена прививка от пневмококковой инфекции. Кратность её проведения зависит от используемой вакцины и возраста ребенка.
Интервал между двумя разными очередными прививками составляет не менее 1 месяца.
Ребенок старше 4х лет С чего начинать прививки ?
Если ребенок старше 4х лет, прививки от коклюша ему не проводятся. Такая же схема прививок может быть у детей, переболевших коклюшем. Либо, имеющих противопоказания к вакцинации от коклюша. А так же, у детей, которых родители не желают прививать от коклюша.
В отношении других прививок, в том числе полиомиелита, схема вакцинации та же, что для младших детей.
Детям от 4х до 6-ти лет прививки проводятся вакциной АДС
В этом случае курс вакцинации состоит из двух прививок с интервалом не менее 30 дней. На практике не менее 45 дней, т.к прививка совмещается с полиомиелитом. Ревакцинация проводится через 6 -12 месяцев после законченной вакцинации. Далее ребенок прививается по календарю.
Детей старше 6-ти лет прививают вакциной АДС-М Этой же вакциной проводят прививки с тяжелыми реакциями на вакцину АКДС (повышение температуры до 40, выраженная местная реакция). Вакцинация состоит из 2х прививок с интервалом не менее 30-45 дней, ревакцинация проводится через 6-9 месяцев после законченной вакцинации.
Прививки по индивидуальному плану
Если у родителей есть свое личное мнение о прививках. И они желают привить ребенка только от некоторых инфекций по своему желанию. То, после получения отрицательных результатов реакции Манту, без БЦЖ в течение 6 месяцев можно проводить ребенку прививки, начиная с любой, по индивидуальному плану. Можно проводить прививки раздельно. Сначала от гепатита, затем от коклюша, дифтерии и столбняка, затем от полиомиелита и т. д. План составляется врачом совместно с родителями. Родители должны письменно выразить свое желание о проведении именно этой прививки. Через 6 месяцев, в случае, если ребенок не привит БЦЖ — Манту рекомендуется повторить.
Если отсутствуют сведения о прививках С чего начинать прививки ?
Бывают случаи, когда родители не знают точно привит ребенок или нет и болел ли он детскими инфекциями. Это бывает, если ребенок в силу каких то обстоятельств меняет место жительства. Например, переезжает к бабушке, а сведений о прививках нет.
- В этом случае ребенок сначала осматривается на предмет рубца от БЦЖ. Если на левом плече есть рубец, значит ребенок привит БЦЖ. Но, если рубца нет — не привит.
- Далее проводится реакция Манту. Если Манту положительная — требуется консультация фтизиатра. В этом случае скорее всего придется подождать 3 месяца и повторить Манту. Чтобы определить нарастает она или нет. Если Манту не увеличивается — прививки можно продолжить.
- Если Манту отрицательная, а рубца нет — проводится прививка БЦЖ. Но, если Манту отрицательная, рубец есть, а ребенок младше 7 лет — решается вопрос о проведении следующих прививок. В 7 лет и старше можно провести ревакцинацию БЦЖ.
- После того, как с реакцией Манту разобрались, БЦЖ сделали или она не требуется, нужно выяснить состояние иммунитета ребенка в отношении других инфекций.
Информация о некоторых прививках
БЦЖ — вакцина от туберкулеза
БЦЖ – вакцина, предохраняющая от туберкулеза. Ее делают в роддоме на третий или четвертый день после рождения. Такое раннее применение БЦЖ объясняется отсутствием у новорожденных антител к туберкулезу, возбудители которого постоянно циркулируют в окружающей среде. Даже если привитый человек заболеет туберкулезом, заболевание легче поддастся лечению и не оставит тяжелых последствий.
Противопоказаниями к проведению БЦЖ являются недоношенность ребенка, внутриутробная инфекция, неврологические заболевания, иммунодефицит.
Осложнения после БЦЖ возникают очень редко, могут проявляться в виде увеличения лимфатических узлов, развития остеомиелита (один случай на 80–100 тысяч привитых). При неправильном введении вакцины (подкожно вместо внутрикожного введения) развивается абсцесс.
При соблюдении правил вакцинации развивается нормальная прививочная реакция: через 4 или 6 недель образуется папула (пузырек с мутной жидкостью), через два месяца на этом месте остается небольшой поверхностный рубец.
Некоторые относят к прививкам пробу Манту, но это неверно. Это туберкулиновая проба, которую проводят ежегодно детям для контроля выработки иммунитета против туберкулеза, она помогает выявить возможное заражение.
Туберкулез – опасное заболевание, поражающее костную систему, легкие и другие органы. Ошибочно считать, что им болеют только «неблагополучные» категории населения.
АКДС — комплексная вакцина против коклюша, дифтерии и столбняка
 АКДС – комплексная вакцина против коклюша, дифтерии и столбняка. Начинают ее делать с трехмесячного возраста. Ослабленным детям назначают вакцину АДС – она не содержит коклюшный компонент.
АКДС – комплексная вакцина против коклюша, дифтерии и столбняка. Начинают ее делать с трехмесячного возраста. Ослабленным детям назначают вакцину АДС – она не содержит коклюшный компонент.
Противопоказаниями к вакцинации являются иммунодефицитные состояния, острый период любых заболеваний, аллергические реакции. Разрешено делать прививки недоношенным детям после обследования у невролога.
Довольно часто вакцина АКДС вызывает такие побочные эффекты:
- Местные: болезненность, отек, уплотнение в месте укола.
- Общие: повышение температуры тела до 39°C, расстройство аппетита, понос, иногда рвоту.
Эти явления возникают в течение 24 часов после вакцинации, являются обратимыми и лечатся симптоматически.
Очень редко (1–3 случая на 100 тысяч привитых) встречаются осложнения в виде судорог, тяжелой аллергии (отек Квинке, анафилактический шок), энцефалита.
Коклюш характеризуется долгим изнурительным кашлем, возможно развитие пневмонии. Маленькие дети могут умереть от остановки дыхания.
Дифтерия опасна в любом возрасте: дифтерийный токсин поражает нервную систему, а дифтерийная пленка закупоривает дыхательные пути, в результате чего наступает смерть от удушья.
Возбудитель столбняка обнаруживается в почве, при попадании на раневую поверхность он приобретает патогенные свойства, начиная выделять сильный яд – столбнячный экзотоксин. У больных поражается нервная система, начинаются судороги, смерть может наступить от спазма дыхательной мускулатуры.
ОПВ – противополиомиелитная вакцина
ОПВ – противополиомиелитная вакцина, ее вводят перорально, капая ребенку в рот несколько капель. Вакцинация проводится одновременно с прививкой АКДС. Осложнения перенесенного полиомиелита (в случае отказа от прививки) – поражение нервной системы, необратимый паралич мышц. Эффективных лекарств, действующих на вирус полиомиелита, не найдено, поэтому прививка является единственным способом защититься от страшной инфекции.
На введение вакцины очень редко организм реагирует повышением температуры до 37,5°C, расстройством стула. Эти явления проходят самостоятельно и не причиняют беспокойства ребенку.
Чрезвычайно редко (один случай на миллион привитых) развивается вакцинно-ассоциированный полиомиелит: это происходит при серьезных нарушениях здоровья у ребенка, не выявленных врачом.
«1990 год нам еще аукнется — тогда к нам хлынула всякая вакцинальная нечисть из разных стран»
— А что сегодня происходит в области вакцинологии?
— Я уверена, что 1990 год нам еще аукнется. Потому что тогда к нам бесконтрольно хлынули всякие вакцины из разных стран. Есть определенные наделенные «прививочной» властью вакцинаторы, которые распространяют в стране расширенную программу иммунизации Всемирной организации здравоохранения и за это получают от зарубежных фирм немалые деньги. Запомните такие фамилии как Таточенко, Учайкин, Мац, Намазова, Озерецковский… Они являются основными распространителями вакцин, а также инициаторами проведения экспериментов на вас, ваших детях и внуках. Никто не знает, что это экспериментальные вакцины. Например, в свое время проводилась двухтуровая вакцинация против полиомелита. Это по меморандуму ВОЗ была новая вакцина, которую нужно было проверить на детях. То есть вся Россия, вся страна, все дети находятся в постоянном эксперименте. То проверяют корь-вакцину, которую привезли откуда-то, то проверяют новую вакцину против туберкулеза, штук шесть привезли. А родителей не ставят в известность.
Повторюсь: вакцина может быть нужна во время угрозы эпидемии. А эпидемии, кроме гриппа, могут возникать один раз в 50—100 лет. Вот только тогда быть может и нужны вакцины и только тем, кто добровольно соглашается на это. Потому что, например, в нашей семье никто никогда не вакцинировался, с моей правнучкой это шесть поколений. И таких семей очень много. В частности, тот же Онищенко сказал, что обнаружил в Москве 6 тысяч образованных респектабельных семей, которые никогда не делают прививки своим детям. Прививка может использоваться только как лекарственное средство на случай большой беды. Ведь вакцина тоже лекарственное средство. Недавно группа врачей с удивлением услышала это от меня. Есть лекарственные лечебные препараты, а есть лекарственные профилактические препараты, то есть вакцины, иммуноглобулины, дезсредства и другие. Но даже врачи этого не знают. * * * * *Это интервью датируется 12.03.2017, но как никогда актуально в наши дни, когда принудительная вакцинация и вакцинация детей пропагандируются во всех СМИ и масс медиа.
Что может быть, если отказаться от прививок
Отказ родителей от прививок может обернуться непоправимой бедой. Если мамы жалуются на низкий уровень антител у своего ребенка и ввиду этого не хотят прививать его, то при встрече с реальным возбудителем инфекции малыш тем более не справится с болезнью!
По мере взросления его ожидает сад, школа, где множество детей. Среди них могут оказаться носители инфекций. Такие дети не заболеют, так как им провели вакцинацию. А для не привитого ребенка, встреча с возбудителем может обернуться трагедией.
Перенесенные заболевания часто оставляют осложнения со стороны сердечно-сосудистой, нервной и других систем, иногда заканчиваются летально.
Надо ли прививать младенцев, детей и взрослых? Почему это важно и даже необходимо?
Если ответить кратко — да: надо, важно, необходимо. Но обычно такой ответ не воспринимается всерьез и требует очень обширных пояснений
Суть в том, что вакцинация — это очень хороший способ снижения рисков. Поэтому, чтобы этот метод применять, нужно уметь грамотно эти самые риски оценивать.
Болезнь — любая — это высокие риски. Риски самые разные: плохое самочувствие и невозможность вести привычный образ жизни — самые очевидные, но не очень страшные. Хотя даже они мешают и достойны предотвращения. Но вакцин от ерундовых болезней, которые не вызывают ничего, кроме недомогания, не существует. Появление вакцин — результат очень грустного опыта многих поколений, которые потеряли младенцев, детей, близких. Дифтерия, коклюш, туберкулез, чума — все это вакциноуправляемые инфекции, от которых люди умирали или оставались инвалидами. И, что самое печальное, лечить их было нечем. Поэтому то, что нельзя лечить и от чего можно умереть, очень хотели предотвратить. Первая вакцина от оспы появилась, когда еще не знали, что такое вирус. Но наблюдательность помогла и спасла миллионы жизней. Сейчас мы точно знаем, как именно инфекции влияют на организм, и можем обучить свое тело тому, как себя защитить. Я всегда сравниваю вакцинацию с уроками самообороны. Они и правда очень похожи.
В принятии решения о вакцинации существует система оценки рисков.
В систему оценки в первую очередь входят риски невакцинации — «что будет, если мы откажемся от прививок»: какова вероятность заболеть, какие опасности несет нам заболевание. И вот об этой части многие забывают, а ведь вакцинация как метод профилактики появлялась в ответ на желание спасти тех, кто как раз таки реализовывал риски от болезней.
Часто риски зависят от возраста или каких-то особенностей организма человека: наличия у него хронических заболеваний или приема лекарств, например. Это, безусловно, учитывается, и поэтому какие-то прививки делают сразу после рождения, а какие-то — в старости.
Второй важной составляющей в принятии решения о вакцинации являются риски самой вакцинации: можем ли мы как-то навредить человеку, которому вводим прививку? Потенциальный вред — это тоже риск, который нужно учитывать.
Еще одна опасность заключается в том, что прививка может не сработать. А так как нам необходим положительный эффект, учитывается возраст вакцинации.
Риск совпадений — тоже важный момент. Нам совершенно не нужно, чтобы вакцину обвиняли во всем, что происходит с человеком после ее введения, поэтому мы стараемся минимизировать вероятность случайных событий после прививки.
У каждой прививки есть противопоказания — это как раз способы минимизировать озвученные риски, связанные с прививками. Причем угроза, связанная с возможным вредом организму, — это пара процентов из общей массы, а остальное — сокращение прочих рисков, особенно совпадений. К сожалению, в обществе это воспринимается совсем не так.
Что такое вакцина и как она работает?
Вакцина — это набор «особых примет» патогена. Знакомя наш организм с этими «приметами», мы учим его сразу реагировать враждебно, если он встретит что-то подобное, и уничтожать безо всяких переговоров. Такими «приметами» служат антигены — это, как правило, белки или полисахариды с поверхности возбудителя инфекции. Именно их иммунная система видит первыми, когда инфекция попадает в организм.
Все вакцины можно разделить на две большие группы: живые и неживые. Для получения неживой вакцины выращивают большое количество патогена, а потом его убивают, обрабатывая, например, инактивирующими веществамиобезвреживают опасные микроорганизмы или теплом. Второй способ получения неживых вакцин — рекомбинантныевстраивание гена вируса, чтобы производить антигены технологии, когда микроорганизмы типа дрожжей «обучают» производить кусочки того или иного вируса.
Полный охват
Каждую осень и весну в СМИ появляются материалы о важной роли вакцинации, идет обширная агитация за прививки, и в частности — против гриппа. Для этих целей государство выделяет внушительные денежные средства
Так, в 2009 году дополнительно из бюджета было потрачено 4 млрд рублей на закупку вакцин против свиного гриппа.
Говорят не только о безвредности прививок, но их насущной, жизненной необходимости. Некоторые российские педиатры ратуют за расширение Национального календаря прививок, за включение в него новых вакцинаций: от пневмококковой инфекции, от ХИБ-инфекции (гемофильной типа В) и ветряной оспы. При этом список противопоказаний сильно сужается. Многие ведущие врачи высказываются в пользу введения обязательной вакцинации для всех граждан. Мнение о целесообразности активной пропаганды прививок разделяет и руководитель Роспотребнадзора, главный государственный санитарный врач РФ Геннадий Онищенко. Совсем недавно, в мае 2010 года, господин Онищенко выступил в СМИ с призывом сделать прививки от полиомиелита 5526 московским детям в возрасте от 3 месяцев до 15 лет, родители которых написали отказ от проведения вакцинации по собственному желанию или медицинским показаниям. Подкреплял свое мнение господин Онищенко утверждением, что родители сильно рискуют жизнью и здоровьем ребенка, отказываясь от вакцинации: «С этим надо бороться и срочно проводить разъяснительную работу. Это безответственно».
В другом интервью главный санитарный врач с ностальгией вспоминал, что «несколько десятилетий назад советских граждан не надо было убеждать в необходимости прививок. Она была всем очевидна, поскольку у всех на памяти были печальные примеры гибели людей от инфекционных болезней».
Действительно, сегодня все больше родителей отказываются от прививок. Хотя порой бывает непросто отстоять свою точку зрения и безусловное право на отказ, закрепленное в статьях 5 и 11 в законе «Об иммунопрофилактике инфекционных болезней» и приказе министра Минздравсоцразвития Татьяны Голиковой от 2009 года о проведении прививок только с согласия родителей. Достаточно почитать родительские форумы, где мамы и папы делятся, с какими сложностями пришлось столкнуться, воздерживаясь от вакцинации, о сильном давлении со стороны медицинских работников, о трудностях устройства непривитого ребенка в детский сад и школу.
Тем не менее число родителей, подписывающих отказ, растет, на что сетуют и участковые педиатры. Об этом 16 марта 2010 года на круглом столе «Вакцинопрофилактика — свободный информированный выбор», прошедшем в Общественной палате, говорила доктор биологических наук, вирусолог Галина Петровна Червонская. Профессор привела данные статистики о нарастании волны отказов от прививок. Так, в роддоме при ГКБ № 7 г. Москвы в 2005 году было зарегистрировано 56 письменных отказов от БЦЖ и 88 — от гепатита «В», а в 2007 году –уже 108 и 270 соответственно.
Нередко отказы родителей побуждают врачей районных поликлиник действовать настойчивее, уговаривать, порой запугивать. По словам доктора медицинских наук, профессора, педиатра Ларисы Григорьевны Кузьменко, проблема кроется в том, что «за нарушение графика проведения вакцинации, за отказ родителей участковые врачи наказываются материально: им не выплачивают премиальные, их лишают других материальных льгот».
«Маленькие» неприятности
Об осложнениях на прививки говорить вообще не очень принято. И хотя врач обязан информировать родителей о возможных побочных эффектах, подробно рассказать о составе вакцин, в большинстве случаев медики не вдаются в подробности. Конечно, когда у участкового педиатра 800 человек, работать индивидуально с каждым ребенком непросто, однако вакцинопрофилактика — серьезный, жизненно важный вопрос, порой определяющий судьбу малыша.
Так, Лариса Кузьменко, в течение девятнадцати лет проработавшая в Морозовской детской городской клинической больнице г. Москвы, в отделении для детей раннего возраста, а ныне возглавляющая кафедру детских болезней РУДН, отметила, что встречаются не только местные и общие отрицательные реакции на вакцины, возникающие непосредственно после вакцинации в ближайшие дни и недели, но и отсроченные осложнения, последствия которых могут быть крайне тяжелыми. «Среди болезней у детей нам известны острые лейкозы, тромбоцитопеническая пурпура, диффузные болезни соединительной ткани: системная красная волчанка, системная склеродермия, ювенильный ревматоидный артрит, — поделилась Лариса Кузьменко. — Когда к нам поступает больной с одним из перечисленных заболеваний, мы собираем анамнез, и у ряда детей четко выявляем указания на то, что за 2 — 8 недель до начала трудно излечиваемого (а порой и неизлечимого) недуга ему была введена та или иная вакцина».
Однако подобные печальные факты родители не услышат от участковых врачей. А скорее их уверят, что самой страшной реакцией на прививку будет повышение температуры в течение одного-двух дней, которая, разумеется, ни в какое сравнение не идет с опасностью заболеваний, против которых и осуществляется вакцинопрофилактика. «Не секрет, что вакцины иногда вызывают побочные реакции, — пишет зав. отделением поликлиники при Московской детской клинической больнице № 13 им. Н. Ф. Филатова Ирина Заянчковская. — У некоторых детей на месте прививки появляются краснота, зуд или болезненность, порой повышается температура. Все это быстро проходит, так что родителям не следует опасаться вакцинации». Так усыпляют бдительность особо любопытных пап и мам, которые пытаются вникнуть в ситуацию и понять, чем может грозить укол. Врачи не приводят в своих статьях, ориентированных на родителей, данных, что после прививки у ребенка могут возникнуть тяжелейшие заболевания, не говорят, что, согласно российской официальной статистике, ежегодно регистрируется около 400 случаев поствакцинальных осложнений от прививок. И это только по официальным данным! Поскольку зафиксировать и доказать, что заболевание вызвано именно вакцинацией, крайне непросто.
Во многих западных странах давно перестали делать БЦЖ, у нас же ее ставят прямо в роддоме, нередко даже не спросив разрешения родителей. Опять-таки врачи уверяют, что БЦЖ — безопасна. При этом в апреле 2006 года в Санкт-Петербурге в ГУ СПб НИИ фтизиопульмонологии проходила Всероссийская научно-практическая конференция «Актуальные вопросы выявления, диагностики и лечения внелегочного туберкулеза», где в докладе отделения хирургии костного туберкулеза указанного института были приведены истории болезни 850 детей, которые получили после прививки БЦЖ костно-суставной туберкулез.
Не говорят родителям и о том, что, по результатам исследования, опубликованного в 1992 г. в «Американском журнале по эпидемиологии» (The American Journal of Epidemiology), смертность детей в течение 3 дней после прививки АКДС — в 8 раз выше, чем у детей, прививку не получивших. А согласно предварительному исследованию Центра контроля заболеваний США (Center for Disease Control), дети, получившие прививку Hib-вакциной, имеют в 5 раз больший риск заразиться гемофильной инфекцией, чем те, кто не был привит. Почему, не информируя население о проблемах подобного рода и о научных данных, у нас хотят ввести эту прививку в дополнение к общему календарю?
Впрочем, практика показывает, что, даже имея негативные результаты проведения вакцинации, врачи все равно продолжают выполнение плана. Достаточно прочитать выдержку из письма Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 27.06.05 № 0100/4853-05-32 «Об итогах проведения массовой иммунизации населения Российской Федерации против дифтерии в 2004 году», где сказано:
«…Как и в предыдущие годы, среди заболевших преобладают привитые. Процент привитых заболевших взрослых составил 68,4%, детей — 83,2%…» После этого письма вакцинация против дифтерии, естественно, не прекратилась.
Ребенок старше — доз меньше
Третий наш пример — вакцина от пневмококковой инфекции — одна из новых в Национальном календаре. Тут действует совсем другое правило: чем старше ребенок, тем меньше ему нужно доз.
«В соответствии с календарем эта вакцинация предусмотрена в два месяца, в 4,5 месяца, а потом — ревакцинация в 15 месяцев, — рассказывает Наталья Лопушанская. — Но если в первый раз ребенка привели на прививку уже после года, то вакцина вводится не трех-, а двукратно. Для детей старше двух лет вакцинация от пневмококковой инфекции проводится однократно».
По такой же схеме «догоняют» прививку от менингококковой инфекции. Она пока что не входит в календарь, но ее делают многим детям — по желанию родителей. Если начинать эту вакцинацию, как положено, в 9 месяцев, то позднее надо будет вводить еще одну дозу. Если ребенку на момент того, как родители решились на прививку, уже исполнилось два года, одной дозы будет достаточно.
Как уберечь непривитого ребенка от инфекционных болезней?
Если по состоянию здоровья или по желанию родителей было принято решение не прививать малыша, то важно понимать, что риск заражения опасными патологиями возрастает. Поэтому необходимо знать, как уберечь ребенка от бактериальных и вирусных болезней
Специалисты дают родителям следующие советы:

- не гулять с малышом в общественных местах в период эпидемий. Но бывать на свежем воздухе нужно ежедневно. Поэтому в разгар заболеваемости рекомендованы прогулки в зеленой зоне, подальше от людей. Это могут быть лесопосадка, сад;
- организовать правильное, рациональное и сбалансированное питание. В меню должны присутствовать овощи, фрукты, экологически чистые продукты;
- заняться закаливанием организма. Это позволяет укрепить иммунную систему;
- обеспечить поступление в организм достаточного количества витаминов, микроэлементов. При помощи еды полностью снабдить организм полезными веществами невозможно. Поэтому следует давать ребенку витаминно-минеральные комплексы;
- минимизировать стресс для малыша. В семье должна быть спокойная приятная атмосфера;
- организовать активный образ жизни малышу. Желательно, чтобы ребенок занимался каким-нибудь видом спорта: плаванием, футболом, баскетболом;
- регулярно проветривать помещение. Это обеспечивает поступление свежего воздуха, хорошую вентиляцию легких;
- выделить достаточное время на отдых. Переутомление и недосыпание создают предпосылки для снижения защитных сил.





























