Тромбоциты
Тромбоциты – бесцветные плоские пластинки, формирующиеся в костном мозге. Они отвечают за остановку кровотечения путем формирования сгустка, а также за выработку факторов роста, ускоряющих регенерацию тканей.
Норма этих клеток – 180 – 400 х 109/литр. Существенное ее снижение (тромбоцитопения) может привести к тому, что ребенку невозможно будет остановить даже небольшое кровотечение. Ее причины
- аллергия на лекарства
- гематологические патологии
- интоксикация
- тиреотоксикоз
- некоторые вирусные инфекции
- паразиты
Если уровень тромбоцитов у грудничка превышен, то речь идет о тромбоцитозе. Он может быть результатом:
- удаления селезенки
- операции
- кровотечения
- лейкоза
- инфекционных заболеваний дыхательной системы
- опухолей и так далее
Эозинофилы: количество, функции у детей
 Эозинофилы – специфическая генерация лейкоцитов, которые отвечают за охрану детского организма от паразитов (к ним относят простейших, глистов), а также участвуют в формировании аллергии, инфекционного процесса и онкологических патологий. Они при активной работе могут активизировать синтез иммуноглобулинов Е – реагиновых антител, а также некоторых биологически активных соединений.
Эозинофилы – специфическая генерация лейкоцитов, которые отвечают за охрану детского организма от паразитов (к ним относят простейших, глистов), а также участвуют в формировании аллергии, инфекционного процесса и онкологических патологий. Они при активной работе могут активизировать синтез иммуноглобулинов Е – реагиновых антител, а также некоторых биологически активных соединений.
Нормальное количество этих лейкоцитов от 1-2 до 4-6%, у малышей раннего возраста допустимо при исследовании автоматическими анализаторами до 8-10%.
Эозинофилы, выходя из костномозгового резерва, недлительное время циркулируют в сосудах, а затем удаляются в ткани тела, где занимаются борьбой с проблемами. При этом они активно трудятся в тех областях, где организм наиболее тесно взаимодействует с внешнесредовыми факторами – респираторная система, вся пищеварительная трубка, мочеполовая система и кожа со слизистыми. В тканях этих органов эозинофилов гораздо больше, нежели их обнаруживается в анализе крови.
Эозинофилы при развитии аллергии нейтрализуют попадающие извне аллергены – они активно их поглощают и синтезируют особые соединения, которые подавляют развитие аллергии далее. В начале аллергического воспалительного процесса эозинофильных клеток в крови и очаге мало – это эозинопения, а по мере возрастания их в плазме крови начинается процесс выздоровления. На фоне аллергии эозинофилов в крови всегда повышенное количество, это указывает на активный иммунный процесс, который не может завершиться.
Типично повышение эозинофилов в крови в период развития крапивницы, астмы, поллиноза, лекарственной и бытовой аллергии. Также может быть повышено количество эозинофилов при заражении паразитами – аскаридами, трихинеллами, токсокарами, лямблиями. Реже эозинофилы повышены на фоне болезней сердца и крови, при патологиях бронхо-легочной системы либо на фоне детских инфекций (таких как ветрянка, корь, скарлатина).
Уровень лейкоцитов и их значение
Лейкоциты — это белые кровяные клетки, которые играют ключевую роль в иммунной системе. Уровень лейкоцитов в крови является одним из основных показателей анализа крови и может быть использован для оценки общего состояния здоровья годовалого ребенка.
Нормальный уровень лейкоцитов для годовалого ребенка составляет от 6 000 до 17 500 клеток в миллилитре крови. Высокий уровень лейкоцитов может указывать на наличие воспалительных процессов или инфекций в организме ребенка, а сниженный уровень может свидетельствовать о нарушении функции иммунной системы.
Кроме того, уровень лейкоцитов может помочь врачу оценить результаты лечения и эффективность борьбы организма с инфекцией. Если уровень лейкоцитов снижен, это может свидетельствовать о слабой иммунной системе и требовать дополнительных медицинских исследований.
Чтобы поддерживать уровень лейкоцитов в норме, ребенку нужно правильно питаться, получать достаточное количество витаминов и минералов, укреплять иммунную систему и избегать контакта с больными людьми.
- Факторы, влияющие на уровень лейкоцитов:
- Стресс и эмоциональное напряжение
- Инфекции и воспалительные заболевания
- Применение некоторых медикаментов
- Недостаток питательных веществ
- Аллергические реакции
Для точной интерпретации уровня лейкоцитов необходимо обратиться к врачу, который сможет оценить показатели анализа крови в сочетании с другими симптомами и провести необходимые дополнительные исследования.
Фекальные анализы: как правильно интерпретировать результаты
Первым шагом при интерпретации фекальных анализов является оценка общего состояния стула. Стул должен быть формированным и не иметь неприятного запаха. Избыточное количество жира в стуле может свидетельствовать о нарушениях пищеварения, а кровь или слизь могут указывать на воспалительные процессы в кишечнике.
Далее, следует обратить внимание на наличие паразитов и бактерий. Наличие в стуле паразитов может говорить о инвазивных заболеваниях, таких как аскаридоз или лямблиоз
Количество бактерий в стуле также может быть важным показателем, и их наличие может свидетельствовать о нарушении микробиома кишечника.
Кроме того, важно оценить содержание несваренных остатков пищи. Избыточное количество остатков может указывать на неправильное пищеварение, что может привести к диарее или запорам
Также стоит обратить внимание на наличие лейкоцитов и эозинофилов. Повышенное количество лейкоцитов может свидетельствовать о воспалительных процессах в кишечнике
Эозинофилы могут быть повышены при аллергических реакциях или паразитарных инфекциях.
Наконец, необходимо оценить наличие различных компонентов, таких как кальций, железо и другие. Их недостаток может свидетельствовать о нарушении питания или абсорбции веществ в организме.
Вирусная и бактериальная инфекция: разница

Вирусная инфекция – это все заболевания, причиной которых служит вирус
Для того чтобы понять основные различия между вирусной и бактериальной инфекцией не нужно быть биологом, достаточно подробно рассмотреть два вида микроорганизмов: бактерии и вирусы. Первые представляют собой одноклеточных микроорганизмов, которые имеют неоформленное ядро или вовсе его не имеют.
В зависимости от формы клетки бактерии подразделяют на такие виды как:
- «-кокки» (стафилококк, пневмококк и т.п.) – с круглой формой
- палочковидные (коклюш, дизентерия и т.п.) – с протянутой формой
- намного реже встречаются другие формы бактерий
Стоит понимать, что на протяжении всей жизни на поверхности и внутри тела человека обитает огромное количество бактерий. При нормальном иммунитете и общем защитном состоянии организма данные микроорганизмы совершенно не опасны, так как не патогены. Однако любое ослабление организма в совокупности с другими факторами сделают из невинных бактерий патогенные клетки, которые способны быть провокаторами серьезных недугов.
Вирусы, в свою очередь, изначально представлены классом «паразиты». Вне благоприятной обстановки клетки человеческого организма вирусы не способны долго жить и размножаться. Попав в организм человека (а точнее в его клетки), данные микроорганизмы обеспечивают себе комфортные условия для жизнедеятельности, после чего запускают механизм бесконечного копирования друг друга.
Вирусы отрицательно влияют на клетку, поэтому их появление и активизация развития сопровождаются производством интерферона.
Последний начинает взаимодействовать с другими здоровыми клетками и провоцирует появление противовирусного состояния. Такой исход событий заставляет организм человека стимулировать иммунную систему и активировать скрытые защитные ресурсы, которые направляются на борьбу с возникшим заболеванием.
Вирусы в большинстве случаев обитают в теле человека кратковременно, то есть только на период болезни. Однако некоторые из микроорганизмов данного класса могут жить в организме всю жизнь и активизироваться лишь в некоторых ситуациях с определенными условиями. Такой вирус зачастую не уничтожаем ни иммунитетом, ни медикаментами (ВИЧ, герпесы и т.п.).
Анализ крови на вирусную инфекцию и его расшифровка
Общий анализ крови – эффективная диагностика наличия или отсутствия инфекции в организме
Вирусная или бактериальная инфекция по анализу крови может быть определена не только профессиональным врачом, но и самим пациентом, у которого имеются результаты ранее проведенного диагностического мероприятия.
Для определения источника возникновения заболевания необходимо внимательно проанализировать каждый из показателей, среди представленных на карточке с результатами. Дело в том, что в зависимости от вида патогенных клеток происходят некоторые закономерные изменения в структурном составе крови. Определив их, можно определить вирусы вас сразили или бактерии.
Итак, общая картина показателей анализа крови при вирусной инфекции такова:
- лейкоциты – норма или немного ниже нормы (очень редко наблюдается небольшое увеличение)
- лимфоциты – выше нормы
- моноциты – выше нормы
- нейтрофилы – ниже нормы
- СОЭ – норма или незначительно повышение
Даже если все показатели анализа крови указывают на вирусную этиологию недуга, не менее важно проанализировать проявляющуюся симптоматику. Наиболее существенное различие между бактериальной и вирусной инфекцией заключается в том, что последняя имеет меньший инкубационный период (1-5 дней)
Анализ крови на бактериальную инфекцию и его расшифровка

Развитие бактериальной инфекции в организме также специфично воздействует на структурный состав крови
В зависимости от вида бактерий-провокаторов недуга симптоматика и различия в показателях анализа могут быть немного разными, но в целом бактериальная инфекция имеет следующие специфичные особенности:
- лейкоциты – почти всегда выше нормы (редко – норма)
- нейтрофилы – выше нормы
- лимфоциты – немного ниже нормы (реже – норма)
- СОЭ – повышение
- появление молодых форм – метамиелоцитов и миелоцитов
Что касается симптоматики, то при бактериальном характере заболевания его инкубационный период, как правило, длиться дольше, чем при вирусной инфекции, и составляет 2-14 дней.
В любом случае, даже зная представленные выше особенности вирусных и бактериальных инфекций, определяемые через анализ крови, не стоит полностью полагаться на себя в постановке диагноза
Важно понимать, что нередко бактерии активизируются как следствие развития вирусной микрофлоры, а такую этиологию заболевания может определить только специалист
Этиология заболевания
Под данным термином понимают поражение миндалин, которое имеет вирусное, бактериальное или аллергическое происхождение и отличается острым протеканием. Обычно страдают небные миндалины.
Ангина сопровождается вполне типичными проявлениями:
- острое начало – сильное повышение температуры, головные боли и т.д.;
- выраженная боль в горле;
- нарастание боли при глотании;
- увеличение и гиперемия миндалин;
- появление налета на миндалинах – слизистого или гнойного;
- признаки интоксикации – потливость, слабость, плохое самочувствие;
- учащение сердцебиения;
- ломота в суставах;
- увеличение лимфоузлов.
Общие рекомендации при ОРЗ и ОРВИ
ОРЗ и ОРВИ являются распространенными заболеваниями у детей. Несмотря на то, что вирусная или бактериальная инфекция может привести к серьезным осложнениям, в большинстве случаев лечение осуществляется дома.
Для облегчения состояния ребенка следует обеспечить ему достаточное количество жидкости и покой. Ребенку нужно пить горячие напитки, такие как чай или теплую воду с медом, чтобы смягчить горло и уменьшить жар
Также важно попросить ребенка не выходить на улицу, чтобы предотвратить распространение инфекции
- Для снижения жару, можно дать ребенку антипиретики, которые назначит врач.
- Ребенок должен питаться легкоусвояемой пищей, например, бульоном или кашицей, для обеспечения дополнительной энергии.
- Оптимальная температура в помещении, где находится ребенок, должна быть не более 20 градусов.
- Регулярное проветривание помещения также является важным условием для быстрого выздоровления.
В качестве профилактики рекомендуется прививаться от инфекций, а также соблюдать элементарные правила гигиены: регулярно мыть руки, не кашлять и не чихать на людей, и т.д.
В случае, если состояние ребенка ухудшается, следует обратиться к врачу. Особенно это касается младенцев и детей с иммунодефицитом.
Что такое лейкоцитарная формула и какие показатели в ней исследуются?
Лейкоциты – белые кровяные тела, которые участвуют в процессе защиты организма от патогенных факторов и микроорганизмов. Существует несколько видов лейкоцитов. Количество кровяных телец меняется в процессе взросления и при изменении здоровья человека. Лейкоцитарная формула (лейкограмма) – это соотношение различных белых кровяных частиц к общему их количеству в процентном выражении.
Виды лейкоцитов:
| Группа | Вид, подвид | Описание и функции | ||
| Гранулоциты | Нейтрофилы | Сегментоядерные | Убивают вирусы и бактерии | Составляют основу защиты организма. |
| Палочкоядерные | Образуются, если сегментоядерные не могут справиться с бактериальной инфекцией. | |||
| Миелоциты | Появляются только в случае тяжелых болезней. | |||
| Эозинофилы | Защищают от паразитов, реагируют на аллергию, онкологию, аутоиммунные проблемы. | |||
| Базофилы | Препятствуют распространению бактерий и токсинов. | |||
| Агранулоциты | Лимфоциты | Участвуют в выработке антител, отвечают за формирование иммунитета. | ||
| Моноциты | Разрушают вредоносные элементы и очищают кровь от отмирающих клеток. |
Изменение одного из показателей (видов белых телец) лейкоцитарной формулы свидетельствует об активизации патологических процессов или нарушении работы систем организма. При этом возможно увеличение количества одного вида лейкоцитов и уменьшение содержания другого. Только комплексный анализ элементов показывает достоверную картину состояния здоровья человека.

Показатели общего анализа крови ребенка
На точность результата могут влиять различные факторы, поэтому расшифровать его должен только специалист. Учитывая причину обследования, назначают сдачу стандартного или расширенного ОАК. В профилактических целях ребенку выдают направление на базовый анализ, при котором определяют 3 показателя:
- СОЭ (ESR). Скорость оседания эритроцитов увеличивается при воспалении по причине по причине изменения свойств красных клеток и их слипания. Уровень СОЭ позволяет подтвердить или исключить наличие инфекционных агентов в организме;
- гемоглобин (Hb). Является составной частью эритроцитов, отвечающей за газообмен. Он обеспечивает перенос кислорода к тканям и выведение углекислого газа;
- лейкоциты (WBC). Группа клеток, отвечающих за иммунный ответ организма при внедрении в него патогенных микробов.
Внимание!
Развернутый общий анализ крови у детей позволяет установить более полную картину состояния их здоровья.
Результат включает подсчет уровня всех клеток крови и дополнительные показатели, влияющие на оценку их функциональных способностей:
- тромбоциты (PLT). Отвечают за свертываемость крови;
- эритроциты (RBC). Участвуют в переносе кислорода и питательных веществ к тканям, а также выводе углекислого газа и токсинов из организма;
- лейкоциты;
- ретикулоциты. Представляют собой незрелые эритроциты и свидетельствуют о скорости обновления состава крови;
- гемоглобин;
- гематокрит (HCT). Показатель указывает на соотношение между объемом плазмы и клетками крови;
- тромбокрит (PСT). Свидетельствует о доле тромбоцитов в общем объеме крови;
- цветовой показатель (MCHC). Определяет степень насыщенности эритроцитов гемоглобином;
- СОЭ;
- нейтрофилы. Играют большую роль в защите организма от грибковых и бактериальных инфекций. По степени зрелости их делят на сегментоядерные и палочкоядерные нейтрофилы. Преобладание незрелых форм указывает на развитие тяжелой патологии;
- эозинофилы (EOS). Являются микрофагами, поэтому способны поглощать лишь мелкие патогенные микроорганизмы. Основная их способность заключается в продукции антител класса Е. Уровень показателя свидетельствует о наличии паразитарной инфекции;
- базофилы (BAS). Клетки очень крупные, но фагоцитоз не относят к их естественной функции. Они обеспечивают мобилизацию нейтрофилов и эозинофилов в очаг воспаления;
- моноциты (MON) и лимфоциты (LYM). Относятся к агранулоцитам и обеспечивают выработку антител;
- плазмоциты. Наличие высокого уровня таких клеток указывает на прогрессирующую инфекционную патологию. Плазмоцитами называют созревшие В-лимфоциты, отвечающие за гуморальный иммунитет.
Нормы показателей в бланках результатов анализа могут немного отличаться, так как ВОЗ считает нормальным их широкий диапазон для детей одного возраста. При выявлении отклонений родителям не стоит паниковать. Существуют определенные ситуации, при которых изменения в формуле крови не рассматривают как патологические.
Основные показатели анализа крови у детей
Анализ крови является важным методом диагностики заболеваний у детей. Он позволяет оценить состояние организма ребенка, выявить наличие или отсутствие патологий, а также отследить эффективность лечения. В данном разделе рассмотрим основные показатели анализа крови у детей.
1. Гемоглобин
Гемоглобин — это белковый пигмент, который придает крови красный цвет. Он является основным показателем, характеризующим содержание кислорода в крови. Уровень гемоглобина у детей может варьироваться в зависимости от возраста.
- У новорожденных детей нормальное значение гемоглобина составляет около 14-20 г/дл.
- У детей до года уровень гемоглобина должен быть примерно 10-14 г/дл.
- У детей старше года и подростков нормальное значение гемоглобина составляет около 11-16 г/дл для мальчиков и 11-15 г/дл для девочек.
Низкий уровень гемоглобина может свидетельствовать о наличии анемии, а высокий уровень гемоглобина может указывать на обезвоживание организма или другие проблемы.
2. Эритроциты
Эритроциты — это красные кровяные клетки, выполняющие функцию переноса кислорода по всему организму. Уровень эритроцитов в анализе крови также является одним из основных показателей.
Нормальное количество эритроцитов у детей:
- У новорожденных детей — около 4-6 млн/мкл.
- У детей до года — около 3-4 млн/мкл.
- У детей старше года и подростков — около 4-5 млн/мкл.
Уровень эритроцитов может изменяться в зависимости от различных факторов, включая анемию, обезвоживание или наличие других заболеваний.
3. Лейкоциты
Лейкоциты — это белые кровяные клетки, которые играют важную роль в иммунной системе организма. Они отвечают за защиту организма от инфекций и других внешних воздействий.
Нормальное количество лейкоцитов у детей составляет примерно 5-10 тыс/мкл. Повышенное количество лейкоцитов может свидетельствовать о наличии воспалительных или инфекционных процессов, а сниженное количество лейкоцитов может указывать на иммунодефицит или другие проблемы со здоровьем.
4. Тромбоциты
Тромбоциты — это клетки, отвечающие за свертываемость крови. Они необходимы для остановки кровотечений и регенерации тканей.
Нормальное количество тромбоцитов у детей составляет примерно 150-400 тыс/мкл. Повышенное или сниженное количество тромбоцитов может быть связано с наличием тромбозов или кровотечений соответственно.
5. Скорость оседания эритроцитов (СОЭ)
Скорость оседания эритроцитов (СОЭ) является показателем, отражающим наличие в организме воспалительных процессов. Этот показатель не является специфичным и может быть повышен при различных заболеваниях.
Нормальная скорость оседания эритроцитов у детей:
- У новорожденных детей — около 0-2 мм/час.
- У детей старше года и подростков — около 3-13 мм/час.
Если скорость оседания эритроцитов превышает норму, это может быть признаком воспалительного процесса, инфекции или других заболеваний.
Важно отметить, что интерпретацию анализа крови следует проводить только квалифицированным врачом, учитывая возраст ребенка и его особенности. Наличие отклонений в показателях анализа крови у ребенка может говорить о наличии заболевания или требовать дополнительного обследования, поэтому в случае выявления аномалий необходимо обратиться за консультацией к врачу
Как предотвратить осложнения ОРЗ и ОРВИ у детей?
В случае диагностики вирусной или бактериальной инфекции у ребенка следует немедленно начать лечение. Однако, помимо терапии, необходимо предпринимать меры для предотвращения возможных осложнений.
Важно соблюдать режим питья, чтобы предотвратить обезвоживание организма, которое может происходить при высоких температурах тела или рвоте. Также рекомендуется по возможности ограничить контакты ребенка с другими людьми, чтобы не допустить распространения инфекции
Для предотвращения осложнений гриппа или других респираторных заболеваний, необходимо обратить внимание на гигиену рук и слизистых оболочек. Рекомендуется часто мывать руки с мылом и использовать специальные антисептики, которые помогут убить бактерии и вирусы
Также стоит обратить внимание на диету ребенка, предоставляя ему питательные продукты, богатые витаминами, чтобы укрепить его иммунную систему. Регулярные прогулки на свежем воздухе также помогут организму бороться с инфекциями
Вопрос-ответ:
Чем отличается ОРВИ от ОРЗ?
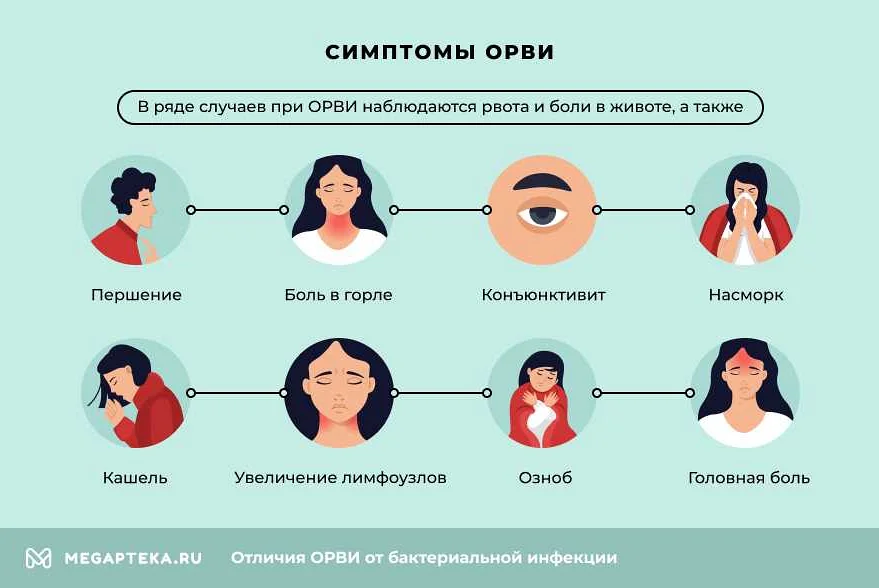
ОРВИ (острые респираторные вирусные инфекции) и ОРЗ (острые респираторные заболевания) — это два понятия, которые часто нечетко различают. Однако ОРЗ — это более широкое понятие, которое включает в себя не только вирусные, но и бактериальные инфекции. ОРВИ же относится только к вирусным заболеваниям. При этом симптомы ОРЗ и ОРВИ могут быть схожими — кашель, насморк, головная боль, слабость.
Как понять, что у ребенка ОРВИ?
Симптомы ОРВИ — кашель, заложенность носа, насморк, головная боль, повышение температуры тела. Если ребенок испытывает эти симптомы, то вероятнее всего, у него ОРВИ. Однако для точного диагноза требуется обращение к врачу и прохождение соответствующего обследования.
Как узнать, есть ли у ребенка бактериальная инфекция?
Для определения наличия бактериальной инфекции необходимо провести соответствующее обследование. Один из способов — анализ мокроты на наличие бактерий. Также врач может назначить общий анализ крови или мочи. Кроме того, бактериальная инфекция может проявляться более серьезными симптомами, чем ОРВИ, например, сильным гнойным насморком или болью в горле.
Могут ли симптомы ОРЗ у ребенка развиться в болезнь серьезнее, чем ОРВИ?
Да, симптомы ОРЗ могут проявляться более сильно, чем у ОРВИ, поскольку OРЗ — это более широкое понятие, включающее в себя бактериальные инфекции. Например, пневмония — это в том числе ОРЗ, и она может быть серьезным осложнением ОРЗ. Поэтому при появлении сильных симптомов, необходимо обратиться к врачу и проходить соответствующее обследование.
Что делать, если у ребенка ОРВИ?
Если у ребенка ОРВИ, то ему необходимо обеспечить полный покой, увлажненный и вентилируемый воздух, стабильную температуру воздуха
Важно соблюдать режим питья и ограничить контакты с другими детьми. Врач может назначить лечение, включающее в себя противовирусные или антибактериальные препараты, а также средства для снятия симптомов (антипиретики, сосудосуживающие капли для носа)
Важно не занижать температуру тела ниже 38 градусов, поскольку это помогает организму бороться с инфекцией.
Как защитить ребенка от ОРЗ и ОРВИ?
Для профилактики ОРЗ и ОРВИ необходимо укрепление иммунитета ребенка. Для этого рекомендуется правильно питаться, укреплять здоровье физическими упражнениями и закаливанием, обеспечивать ребенку полноценный сон и отдых
Также важно соблюдать гигиену рук и ротовой полости, не контактировать с больными людьми и оберегать ребенка от гипотермии. Врач может также рекомендовать прививку от гриппа и пневмококковой инфекции
Острые респираторные заболевания и COVID-19: различия и сходства
Орви и Орз уже давно являются распространенными заболеваниями, которые порой не вызывают серьезного беспокойства у большинства людей. Однако с появлением COVID-19 весь мир оказался в новой реальности.
Что же объединяет эти заболевания? Несмотря на различия, ОРЗ, ОРВИ и COVID-19 схожи своими симптомами, которые начинают с простуды и заканчиваются более серьезными симптомами. Кроме того, и ОРЗ, и COVID-19 могут оказаться респираторными инфекциями.
Отличия заключаются в том, что COVID-19 является вирусом, который в настоящее время не имеет привычного лечения. Большинство людей, заразившихся COVID-19, испытывает тяжелые симптомы, которые крайне опасны, и даже могут стать причиной смерти.
Важно отметить, что COVID-19 — это новый вирус, которым медицинские работники не знакомы, поэтому он вызывает у больших групп населения мировых стран большую тревогу, так как его нельзя лечить привычными методами. Поэтому важно беречь себя и близких, соблюдая все меры профилактики
Нормы общего анализа крови для детей до 1 года
Трактовка ОАК у детей до года имеет свои особенности
ОАК у ребёнка первого года жизни имеет больше всего особенностей, которые надо учитывать для правильной трактовки анализа.
Организм новорождённого имеет усиленную функцию кроветворения, что необходимо для борьбы ребёнка с явлениями гипоксии из-за недостаточно зрелых лёгких. В это время можно наблюдать большое количество ретикулоцитов, эритроцитов, хорошо наполненных гемоглобином. Выявляется высокий цветовой показатель и гематокрит. Уровень гемоглобина крови первое время тоже очень высок, его фетальная (принадлежащая плоду) фракция активно меняется на фракцию гемоглобина взрослых.
Лейкоцитарный перекрест — физиологическая особенность лейкоцитарной формулы новорождённого. Изначально ребёнок рождается с высоким уровнем нейтрофилов и низким уровнем лимфоцитов. Первый перекрест формулы наблюдается в возрасте 4-5 суток, когда количество этих клеток уравнивается, а затем лимфоциты начинают преобладать над нейтрофилами до 5-6 лет.
Общая масса крови ребенка до 1-2 лет составляет 12-15% от массы его тела. У взрослого этот показатель равен 5-6%.
Итак, примерные нормы показателей ОАК для детей первого года жизни:
| Показатели | Нормы | Единицы измерения |
|---|---|---|
| Эритроциты | 4,5-6,0 | 1012/л |
| Гемоглобин | 160-220 | г/л |
| Цветовой показатель | 1,0-1,2 | — |
| Гематокрит | 45-65 | % |
| Ретикулоциты | 20-38 | ‰ |
| Тромбоциты | 250-320 | 109/л |
| Лейкоциты, общее количество в 1 месяц | 9-30 | 109/л |
| со 2 по 12 месяц | 10-12 | 109/л |
| До 4-5 дней: | ||
| Нейтрофилы | 65-75 | % |
| Лимфоциты | 20-35 | % |
| Первый перекрест в 4-5 дней (нейтрофилы = лимфоциты) | 45 | % |
| С 6 дня и до второго перекреста: | ||
| Нейтрофилы, общее количество | 25-30 | % |
| — сегментоядерные | 20-22 | % |
| — палочкоядерные | 5-10 | % |
| Лимфоциты | 65-70 | % |
| Эозинофилы | 1-5 | % |
| Базофилы | 0-1 | % |
| Моноциты | 6-11 | % |
| СОЭ в 1 месяц | 2-3 | мм/ч |
| СОЭ со 2 по 12 месяц | 2-8 | мм/ч |
Стоит помнить, что каждая лаборатория, в которой проводится исследование, может указывать в бланках анализов референсные значения, то есть средние нормы, полученные в этой лаборатории в результате массового исследования.
На результаты может влиять аппаратура и реактивы лаборатории, что иногда даёт небольшие погрешности.
Как часто следует обследовать ребенка?
Количество обследований ребенка зависит от его возраста. Дети до года нуждаются в регулярных посещениях педиатра по мере роста и развития. После года периодичность посещений может быть снижена до 1-2 раз в год, если ребенок здоров.
Однако, если у ребенка есть хронические заболевания, нужно увеличить частоту обследований. Например, для детей с диабетом или астмой рекомендуется посещение педиатра каждые 3 месяца.
Кроме того, перед началом нового учебного года должно быть обязательное медицинское освидетельствование, включая профилактические прививки и проверку зрения.
Если у ребенка есть симптомы болезни или его состояние вызывает беспокойство, необходимо обратиться к педиатру независимо от периодичности обычных обследований.
И помни, что регулярные обследования помогают выявить заболевания на ранних стадиях и предотвратить возможные осложнения.
Расшифровка общего анализа крови у ребенка
Общий, или клинический анализ крови относится к наиболее доступным, простым и информативным методам исследования.
Данный анализ назначают при следующих показаниях:
- появление у детей жалоб, которые не поддаются простой диагностике;
- затяжное течение болезни;
- появление осложнений в течении болезни;
- оценка тяжести состояния у больных детей;
- проверка эффективности применяемой терапии;
- периодическое обследование детей, имеющих хронические заболевания;
- профилактическое обследование детей.
Гемоглобин (Hb)
Эритроциты (RBC — Red Blood Cells) — основные клетки крови, «контейнеры» гемоглобина. Размер контейнеров определяется параметром «Среднее количество гемоглобина в одном эритроците». Цветовой показатель — отношение полученных значений количества гемоглобина и эритроцитов к нормальным.
Гематокрит (Hct, PCV — Packed Cell Volume) — характеризует отношение объемов плазмы и форменных элементов (густоту крови)
Ретикулоциты — молодые эритроциты, присутствуют в крови всегда, количество зависит от потребности организма в новых эритроцитах.
Тромбоциты — главные клетки свертывания крови, при лечении ОРЗ интереса не представляют.
! — Сгущение крови (недостаток жидкости) проявляется повышением гематокрита и количества гемоглобина в крови.
Лейкоциты (WBC — White Blood Cells) — форменные клетки крови, представляющие систему иммунитета. Исследование лейкоцитов позволяет понять причину болезни (бактериальная, вирусная или аллергическая)
! — Важная особенность детского организма — количество лейкоцитов у ребенка в среднем намного больше, чем у взрослого (т.к. система иммунитета только формируется).
Лейкоцитоз — повышение уровня лейкоцитов выше нормы. Возникает при острых (особенно бактериальных) инфекциях, гнойных воспалительных процессах, кислородной недостаточности и т.д.
Лейкопения — снижение уровня лейкоцитов ниже нормы. Возникает при вирусных инфекциях, при тяжелых токсических и инфекционных состояниях, сопровождающихся угнетением костного мозга, при некоторых бактериальных болезнях, лучевой болезни и т.д.
Лейкоциты делятся на следующие 9 видов:
— Нейтрофилы (Миелоциты, Метамиелоциты, Палочкоядерные, Сегментоядерные) — 4 вида;
— Эозинофилы;
— Базофилы;
— Лимфоциты;
— Моноциты;
— Плазматические клетки.
Соотношение различных видов лейкоцитов (в %) образует лейкоцитарную формулу.
Нейтрофилы — проявляют особую активность в отношении бактерий. Чем более выражен бактериальный воспалительный процесс, тем больше их соотношение в формуле. Созревшие нейтрофилы наз. сегментоядерными (своего рода спецназ), недозрелые — палочкоядерные, юные — метамиелоциты, и самые маленькие — миелоциты.
Чем активнее борьба в бактериями, тем больше в крови палочкоядерных нейтрофилов («все на фронт»). Метамиелоциты и миелоциты появляются только в самых критических случаях, когда организм борется из последних сил.
Эозинофилы — обезвреживают комплекс «антиген-антитело» (в норме у ребенка не более 1-4%), т.е. в активной стадии болезни — лейкоцитоз и нейтрофилез, а с наступлением выздоровления уменьшается количество лейкоцитов и нейтрофилов, а эозинофилов увеличивается. Также их количество увеличивается при аллергических реакциях, паразитарных болезнях, некоторых заболеваниях кожи и кишечника.
Базофилы — к теме ОРЗ отношения не имеют (в норме не более 1%)
Лимфоциты — участвуют в иммунных, отвечают за общий и местный иммунитет (обнаружение, распознавание и уничтожение антигенов, синтез антител и т.д.). Главный и чаще всего встречающийся вид лейкоцита в крови. Лимфоцитоз является признаком прежде всего вирусной инфекции.
Моноциты — занимаются фагоцитозом (поглощение и переваривание бактерий, погибших клетов и т.д.). Живет в крови около 30 часов, после чего переходит в ткани, где дозревает до макрофага (с др.-греч. — большой пожиратель).
Плазматические клетки — отвечают за образование антител ( в норме 1 на 200-400 лейкоцитов у детей, у взрослых отсутствуют). Количество увеличивается прежде всего при вирусных инфекциях с повреждением лимфоидной ткани (инфекционный мононуклеоз, корь, краснуха, ветрянка и т.п.)
Скорость оседания эриктроцитов, СОЭ — величина столбика осевших эритроцитов за час (мм/ч). Повышение СОЭ указывает на воспалительный процесс в организме (у детей в норме от 2 до 10 мм/ч)






























