Совет 1: Зачем человеку пупок
По форме и состоянию этого рубца можно определить и пупочную грыжу – выпячивание внутренних органов через него.В некоторых религиях и эзотерических учениях пупок считается средоточием внутренней энергии человека. Во-первых, по его форме можно различать однояйцевых близнецов, которые имеют почти полностью идентичную внешность.
Так как в геноме человека существование пупка никак не отмечено, то можно сделать логичный вывод, что назначения у этой части тела нет.Тем не менее, люди научились использовать пупок в тех или иных целях. Также такую форму имеет пуп у людей, страдающих внутренним ожирением (скоплением жира вокруг органов, а не под кожей).
Но эти шрамы приобретенные, они не зависят от генетики, поэтому даже у близнецов они разные. Во время беременности плод прикреплен к плаценте специальном пупочным канатиком, по которому к ребенку поступают питательные вещества и кислород, а обратно – отходы. Таким образом эмбрион связан с организмом матери.
После рождения пупочный канатик становится не нужен – ребенок стал самостоятельным человеком и может сам дышать, есть, пить. Во-вторых, пупок выполняет эстетическую функцию: живот с аккуратным круглым отверстием выглядит красиво, а по мнению некоторых людей, сексуально.Пупок украшают специальными сережками, делая пирсинг.
Но самая полезная функция этой части тела связана с медициной. Врачи перерезают его возле живота: в результате остается ранка, которая довольно быстро залечивается. На ее месте образуется круглый рубец, который называют пупком.У животных пупок почти не виден: он представляет собой тонкую линию без волос.
Зачем нужен пупок?Все органы в организме имеют свое предназначение и выполняют определенные функции, но их деятельность до мельчайшей детали «прописана» в генетическом коде, чтобы тело правильно функционировало. Как образуется пупок?С генетической точки зрения пупок у человека не существует: нет генов, отвечающих за его форму, размер, выпуклость.
Если пупок значительно выступает наружу, несмотря на небольшое количество жира, это свидетельствует о возможных нарушениях в строении поясничного отдела позвоночника. Это приобретенная особенность, как и любые рубцы и шрамы.
Как найти в жизни радость в 2017 году
Инструкция1Встав с постели рано утром, подойдите к зеркалу и улыбнитесь себе. Пожелайте себе мысленно хорошего дня.2Спеша на работу, улыбайтесь незнакомым прохожим. Позитивное…
Как работает служба регистрации кадастра
Вам понадобится- заявление— паспорт— правоустанавливающие документы— квитанция об оплате государственной пошлины.Инструкция1Если вам нужно поставить земельный участок на единый кадастровый учет, изменить назначение или…
Как оформить документы на лицензирование
Инструкция1Напишите в произвольной форме заявление с просьбой предоставить лицензию на имя руководителя того территориального органа, который осуществляет лицензирование по…
https://youtube.com/watch?v=bBdV5VMikkU
Совет 1: Как научить делать уроки самостоятельно
Инструкция1В первую очередь постарайтесь определить причины, по которым ребенок не хочет делать уроки дома. Запаситесь терпением и помните: от того, научится ли малыш…
Совет 1: Как воспитать усидчивость у ребенка
Инструкция1Не давайте малышу сразу много игрушек, пусть их будет 2-3, но покажите ему, как можно играть с каждой. Обилие игрушек для развития ребенка — не…
Что такое пуповина, как формируется, функции
Дыхание, питание, выведение продуктов обмена веществ у плода – все это обеспечивает плацента. К ней подвязаны 2 кровеносные системы, не смешивающиеся между собой: мамина и будущего ребенка. «Детский» поток жидкости обеспечивает пуповина.
Этапы формирования
На 5-7 дней оплодотворения бластоциста прикрепляется к стенке матки. Это становится началом формирования первых связей организма женщины с плодом. На 12-15 день в месте «стыковки» образуются хориальные ворсинки – стволовые клетки, из которых строятся плацента и пуповина. На этом же этапе начинает формироваться плод.
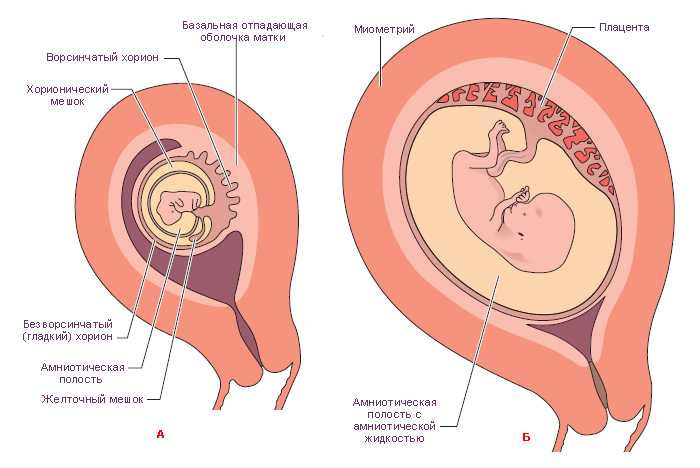
Формирование плода
Плацента является своеобразным барьером между системами женского организма и развивающимся плодом. Внешние ворсинки хориона внедряются в стенку матки, через них эмбрион получает питание.
Строение
С обратной стороны к плаценте через пуповину закреплен плод. Связующая трубка представляет собой тяж шириной до 2 см и длиной порядка 40-60 см. Состоит она из соединительных тканей, внутри которых размещаются кровеносные канальцы матери и ребенка. Чтобы сосуды не подвергались сжатию, их обволакивает специальный желеподобный «студень», обладающий защитными свойствами.
Функции пуповины
Через пупочную вену в организм плода поступают питательные вещества и кислород, отфильтрованные плацентой. Таким же путем маленький организм получает иммунные клетки, защищающие ребенка от болезней.
В обратном направлении по артериальным сосудам движутся продукты жизнедеятельности плода (включая углекислый газ). Они поступают в организм женщины для последующего выведения наружу. В данном случае плацента является заградительным щитом, не дающим «отходам производства» вернуться в пуповину.

Кровообращение плода
Как только малыш появляется на свет, необходимость в плаценте отпадает, и пуповину новорожденного отсекают. С этого момента его кровеносная система становится полностью автономной, снабжать питанием и кислородом организм малыша будут уже другие системы (так же, как и производить вывод отходов жизнедеятельности).
Может ли пупок развязаться
 Затянувшаяся пуповина — это шрам, который не может развязаться
Затянувшаяся пуповина — это шрам, который не может развязаться
Отвалившаяся и зажившая пуповина не может развязаться, хотя некоторые взрослые сталкиваются с мнением, что даже после 20-30 лет такое возможно при постоянных запорах и образовании грыжи. Однако пупок – это шрам, а они не могут развязываться.
Единственное последствие, с которым может столкнуться новорожденный ребенок, — это неправильное соединение пуповины при использовании метода завязывания нитями. Развязанный пупок приводит к кровотечению. Поэтому лучше всего убедиться в том, что акушерка правильно перевязывает пуповину, используя качественные шелковые нитки и морской узел.
Чтобы такого не произошло при использовании прищепки, не следует постоянно двигать ее и смотреть, как заживает пупочная зона.
Полезные советы
СОВЕТ №1
Пуповина матери после родов является биологическим отходом и должна быть утилизирована в соответствии с медицинскими стандартами. Рекомендуется обратиться в медицинское учреждение, где проводились роды, и узнать о процедуре утилизации пуповины. Это позволит гарантировать безопасность и соблюдение всех необходимых медицинских требований.
СОВЕТ №2
Если вы хотите сохранить пуповину матери в качестве памятного символа или для возможного использования в будущем, существуют специальные услуги по сохранению пуповины. Вы можете обратиться в банк пуповинной крови, где профессионалы проведут процедуру сохранения пуповины и предоставят вам необходимую информацию о дальнейшем хранении.
Что делают с последом при отсутствии указаний
Что делают с пуповиной после родов, если роженица не решает самостоятельно, куда ее поместить. Сразу, как плацента и пуповина выходят из утробы женщины, их утилизируют в данном медицинском учреждении. В каждом регионе и даже медицинском учреждении есть свои законы и правила, что необходимо делать с отходами биологических тканей, какими и являются эти биоматериалы. Уничтожают их в соответствии с утвержденными требованиями и по технологии, принятой в данном учреждении. Если роды происходили с патологиями, то послед сохраняется, и по назначению врача проводятся соответствующие исследования полученного биоматериала. В случае рождения мертвого ребенка, плацента и пуповина отправляются на гистологический анализ – это поможет определить причину печального исхода.
Послед могут взять для научных исследований, лабораторных экспериментов, получения некоторых веществ. Делается это по согласию роженицы, но в большинстве случаев без ее ведома. Забор стволовых клеток и крови из пуповины, их глубокая заморозка – это дорогостоящее мероприятие, поэтому его не поддерживают ни медики, ни сами роженицы. Хотя и необоснованно. Следует также отметить, что, если законами клиники предусмотрена только утилизация последа, его не выдадут матери, даже если она этого пожелает. Обычно женщин, родивших ребенка, больше не интересует судьба «детского убежища».
Самостоятельное использование плаценты
Несмотря на то что послед является собственностью женщины, врачи могут не дать ей материал для личных целей. Такое встречается при патологических родах, инфекциях, когда требуется детальное гистологическое исследование. Отказ может быть получен и в ситуации, если это предусмотрено нормативными документами, которым подчиняется конкретная больница.
Как забрать плаценту после родов? Если ребенок появляется на свет в стенах медицинского учреждения, необходимо предварительно уведомить персонал. Чем позже, тем это сделать труднее.
Наиболее просто оставить у себя послед после домашних родов. В таком случае никому ничего доказывать не нужно. В общей сложности вес плаценты и околоплодных вод при родах доходит до 1,5-2 кг. Отдав всю кровь ребенку, ложе не превысит 400-600 г.
Как сохранить плаценту после родов:
- подвергнуть криоконсервации сам послед и собранную пуповинную кровь;
- получить лечебный экстракт (большинство криобанков предлагает услугу);
- закапсулировать для последующего приема внутрь – самостоятельно или с помощью специальных фирм;
- высушить и затем сделать вещь на память – фоторамки, ювелирные украшения, обереги, отпечаток и прочее.
Семьи наиболее часто прибегают к заморозке плаценты после родов и остатков пуповинной крови. Услуга платная, длительное хранение материала в жидком азоте стоит не дешево. При заключении договора с криобанком врачи обязаны сразу в родзале выполнить забор пуповинной крови, и упаковать послед для дальнейшей транспортировки к месту хранения.
Зачем замораживают плаценту после родов? Собранная пуповинная кровь и сам орган – это ценный источник стволовых клеток. При необходимости их могут использовать члены семьи для лечения разных заболеваниях.
Технологии позволяют сохранить активность леток последа и пуповинной крови годами. Они применяются при лейкозах, онкологии, болезнях иммунной системы, печени, диабете и прочее.
Можно ли продать плаценту после родов? По логике – да. Криоконсервированный материал является собственностью женщины или обоих родителей, согласно условиям договора. Отец и мать вправе распоряжаться тканями на свое усмотрение, в том числе и реализовать их для науки или других целей.
Продажа свежего последа для извлечения стволовых клеток актуальна в считанные минуты после родов. Вероятность, что найдется покупатель на разлагающиеся или высушенные чужие ткани мала.
Сколько стоит плацента после родов? Единой цены не существует. Приобрести замороженный материал может сам банк, хранящий его. Иногда продажа осуществляется напрямую производителям медикаментов или косметики.
В последнее время наблюдается тенденция сохранения плаценты после родов. Уникальный орган не воспринимается больше как ненужный отход. Это частичка ребенка, источник его здоровья и памятка о прошедших событиях.
Участь во время родов
Начало родов – это своевременный разрыв оболочек плодового яйца и последующее отхождение вод (околоплодных). Плодный пузырь защищает младенца от ударов, шума и инфекций. После этого матка начинает изгонять плод из себя.
Только что родившегося ребенка помещают ниже уровня матки, чтобы кровь его не перетекала в плаценту. Немного лишних минут связи малыша с матерью дают возможность насытить кровь гемоглобином. Плацента должна выходить после рождения ребенка сразу – это гарантирует снижение вероятности послеродовых осложнений и для мамы, и для новорожденных. Выход последа считается третьим родовым периодом, он бывает самым коротким. Если он не выходит самостоятельно, его вынимают вручную – это зачастую происходит, когда женщина во время родов теряет много крови, а также в случае нахождения биоматериала в утробе матери более двух часов. После того, как плацента выйдет, ее проверяют на целостность, чтобы в матке не остался даже малейший кусочек последа. Затем решается вопрос о том, что с ней делать – это прерогатива медиков или самой новоиспеченной матери.
Озноб при родах
Часто женщина во время родовспоможения может ощущать неприятный озноб. Однако это никак не последствия холода в помещении. Медики утверждают, что причина кроется в резком повышении или снижении артериального давления. И да, у тех беременных, у которых имеется несовместимость крови с будущим ребенком (так называемый резус-конфликт), тоже может быть подобное состояние. Только причина здесь в незначительном повышении температуры тела роженицы.
Отхождение околоплодных вод
Некоторые уверены, что о начале родовой деятельности сигнализирует отхождение околоплодных вод. На самом деле это не так, потому что плодный пузырь не всегда лопается под воздействием давления рождающегося малютки. В таком случае обычно осуществляется искусственное отхождение вод – прокол околоплодного пузыря. Правда, в последнее время подобное в акушерстве не приветствуется, потому что влияет на скорость родов. Считается, что роды после прокола проходят намного быстрее, что чревато осложнениями и разрывами.
Читай также: О беременности подробно: как выглядят околоплодные воды
Воды могут отходить в несколько этапов
Не всегда околоплодные воды «выливаются» за раз, иногда случается, что они отходят в несколько заходов. Чаще всего такое происходит с первородками – женщинами, которые станут мамами впервые.
Без околоплодных вод плод в матке может жить до суток
Существует миф, что если отошли воды, то нужно срочно вызывать роды у будущей мамы. Согласно же заявлениям иностранных акушеров без риска для жизни плод может существовать в «безводном» пространстве матки около 24 часов. И он не задыхается, потому что плацента продолжает работать и к крохе через пуповину поступает насыщенная кислородом амниотическая жидкость.
Роды могут как ускоряться, так и замеляться
Родовая деятельность может проходить в различном темпе: на одном этапе они могут ускориться, затем немного замедлиться, а потом – ускориться вдвойне. Это нормальное явление.
Самостоятельного выхода плаценты может и не быть
Обычно после завершения второго этапа родов, во время которого кроха появляется на свет и попадает на грудь к маме, наступает третий этап – отделение плаценты вместе с пуповиной и плодными оболочками (все это называется «послед»). Чаще всего послед отходит самостоятельно в течение 10-15 минут, но иногда, если по истечению получаса плацента так и не вышла, требуется вмешательство акушера-гинеколога, который вытаскивает ее самостоятельно. Кстати, при родах с помощью кесарева сечения некоторые хирурги после извлечению плаценты с пуповиной приподымают ее выше уровня ребеночка, чтобы плацентарная кровь поступила к нему в максимальном объеме.
Читай также: 5 самых популярных вопросов о плаценте и пуповине

Рождение в «рубашке»
Ты, наверное, слышала, что некоторых везунчиков по жизни называют «рожденными в рубашке». Рубашкой или сорочкой в древности называли околоплодный пузырь. Если кроха рождался укутанным в него, то говорили, что он родился в рубашке.
Выработка бета-эндорфинов
Во время родовой деятельности в организме женщины вырабатывается определенный вид гормонов – бета-эндорфины. Их задача – обезболить родовой процесс женщины. Кроме того, некоторая их часть попадает в молозиво, первую еду крохи, что позволяет малютке ощутить спокойствие и не бояться большого окружающего мира
Именно так важно в первые минуты после родов дать малышу грудь и получить первую свою еду в виде молозива
Не все мамы испытывают материнское чувство сразу после родов
Еще один удивительный факт: иногда случается, что молодая мама не испытывает той радости встречи со своим долгожданным малышом, который только-только родился. И то, как мама пускает слезу умиления во время первого прикладывания к груди – чаще всего лишь красивая картинка на экране. Доктора и психологи уверяют, что в этом нет ничего странного.
Читай также: Самая важная потребность младенца – вся правда о бондинге
Дело в том, роженице приходится пережить сильный стресс, страх, боль, отчаянье, гормональную бурю. Все это в комплексе оказывает непосредственное влияние на женские чувства, эмоциональность и восприятие мира. Спустя пару часов, как только молодая мама немного отдохнет и успокоится, она посмотрит на младенца совершенно другими глазами.
Планируем
Конечно, не всегда все в жизни происходит по выверенной схеме, но такие важные события, как рождение детей, все-таки лучше планировать заранее. Желательно, чтобы временной промежуток между беременностями был не менее полутора-двух лет. Это как раз тот срок, в который организм успевает восстановиться и подготовиться к новому материнству.
И, чтобы новая беременность не наступила раньше, чем вы ее запланировали, позаботьтесь о методах контрацепции. Увы, в широких народных массах почему-то распространено убеждение, что кормление грудью и отсутствие менструации является надежным средством предохранения. На самом деле, это совсем не так. Уже после первой овуляции может произойти оплодотворение, и менструация в таком случае не придет – а женщина порой и не сразу заметит новую беременность, особенно, если она не сопровождается токсикозом, недомоганием, слабостью и пр.
Приметы из древней Руси
Пуповина могла являться талисманом
На Руси тоже существовали приметы и поверья, связанные с пупком новорожденного. Некоторые из них дошли и до наших дней.
- В древности женщины рожали дома. А роды у них принимали бабки-повитухи. Как только ребеночек появлялся на свет, повивальная бабка перерезала пуповину, завязывала ее узелком. Пупок завязывали красной нитью из шерсти.
- Пуповину мальчика нужно было отрезать или на плашке из дуба, или на топорище, или на книге. Это предвещало новорожденному стать крепким, уметь владеть различными инструментами, быть грамотным.
- Пупок девочке нужно было отрезать на ольховой плашке. Тогда в будущем новорожденная станет хорошей хозяйкой и не будет чураться никакого труда.
- Если женщина рожала первого малыша, то по его пуповине гадали. Количество утолщений на ней говорило о том, сколько еще у женщины будет деток.
- Узелок из пуповины хранился в высушенном виде несколько лет. После этого в седьмой день рождения ребенку отдавали этот узел, чтобы он его развязал. Так «развязывали» умственные и физические способности. Ребенок должен был стать счастливым в будущем, если у него получится развязать узелок, в противном случае хорошего не ждали.
- Многие мамочки считали, что пупок обладает целебными качествами. Когда ребенка купали, то ее опускали в воду. На часто болеющего ребенка воду лили через пуповину, таким образом пытаясь «смыть» болячки со своего чада.
- В древней Руси пуповина служила талисманом парням, уходящим служить в армию, и девушкам, которые собирались выходить замуж.
Гипоплазия плаценты
Уменьшение размеров или утоньшение плаценты на медицинском языке носит название «гипоплазия плаценты». Этого диагноза не стоит пугаться, т.к. он встречается достаточно часто. На плод влияет только существенное уменьшение диаметра и толщины плаценты.
Существенно уменьшенная плацента, маленькое детское место, встречается нечасто. Такой диагноз ставится, если уменьшение размеров существенно по сравнению с нижней границей нормы для размера плаценты в данном сроке беременности. Причины этого вида патологии пока не выяснены, но по данным статистики, обычно маленькая плацента сопряжена с развитием тяжелых генетических отклонений у плода.
Хотелось бы сразу сделать оговорку, что диагноз «гипоплазия плаценты» не ставится по данным одного УЗИ, он может быть выставлен только в результате длительного наблюдения за беременной. Кроме того, всегда стоит помнить и о том, что могут существовать индивидуальные отклонения размеров плаценты от стандартных, общепринятых нормальных величин, которые не будут считаться патологией для каждой конкретной беременной женщины в каждую ее беременность. Так, для маленькой и субтильной женщины плацента по размерам должна быть меньше, чем для крупной и рослой. Кроме того, нет стопроцентного доказательства зависимости гипоплазии плаценты и наличия генетических нарушений у плода. Но при постановке диагноза «гипоплазия плаценты», родителям будет рекомендовано прохождение медико-генетического консультирования.
В течение беременности может происходить вторичное уменьшение плаценты по размерам, которое может быть связано с воздействием различных неблагоприятных факторов во время вынашивания малыша. Это могут быть хронические стрессы или голодание, употребление алкоголя или курение, наркомания. Также причинами недоразвития плаценты во время беременности могут стать гипертония у матери, резкое обострение хронической патологии, или развитие во время беременности некоторых острых инфекций. Но на первых местах при недоразвитии плаценты стоит гестоз с развитием сильных отеков, повышенным давлением и появлением белка в моче.
Случаются изменения в толщине плаценты. Истонченной считается плацента, которая имеет недостаточную массу при вполне нормальных для ее сроков размерах. Зачастую такие тонкие плаценты встречаются при врожденных пороках плода, и дети рождаются с проявлениями фето-плацентарной недостаточности, что дает серьезные проблемы со здоровьем новорожденного. Но в отличие от первично гипоплазированной плаценты такие дети не ассоциируются с рисками развития слабоумия.
Иногда образуется пленчатая плацента – она очень широкая и очень тонкая, имеет размеры до 40 см в диаметре, практически в два раза больше, чем в норме. Обычно причиной развития подобной проблемы является хронический воспалительный процесс в эндометрии, что приводит к дистрофии (истощению) эндометрия.
Что происходит с пуповиной после родов?

Роды проходят в несколько этапов: схватки, потуги, рождение ребенка, выход последа. Последний включает в себя куски плаценты и пуповину. Женщина не ощущает их выведения. Это происходит естественно, без болевых ощущений. В полости не должно остаться частей плаценты, что проверяет акушер. После этого пуповину перерезают. Считается, что сделать это лучше через несколько минут после ее выхода, дождавшись снижения пульсации.
Многих интересует, куда девается послед, именуемый в народе рубашкой, после родовых действий. Его принято утилизировать. Обычно этим занимается медперсонал. Мать даже не видит данный материал.
По желанию женщины послед могут отдать ей. По старинным поверьям его нужно утилизировать самому, чтобы он не попал в руки злых людей, поскольку это якобы может оказать вредное влияние на ребенка. Существует немало других поверий: засушить кусочек плаценты, оставив как талисман, закопать и посадить на этом месте деревце, которое питает жизненной силой ребенка и т.п.
В западных странах делают иначе. По согласию женщины из пуповины извлекают стволовые клетки для заморозки. Они хранятся в специальных хранилищах, откуда извлекаются, чтобы в случае необходимости помогли спасти жизнь матери или ребенка.
Пуповина и плацентарная ткань являются сырьем для производства некоторых лекарственных и косметических препаратов для сохранения молодости кожи, чему способствует их особая структура. В европейских клиниках существует возможность подписать договор на передачу материала за вознаграждение.
Женщина вправе сама решить, что делать с последом. Нужно заранее уточнить, куда его направляют в конкретной клинике, какие есть варианты, и определиться с решением.
Зачем в роддоме забирают плаценту и что с ней делают?
После рождения здорового малыша части детского места уже не нужны ни ребенку, ни матери, поэтому в родильных домах врачи не обсуждают с роженицей вопрос о том, куда девают плаценту. Однако некоторые современные мамы придают большое значение роли детского места в дальнейшей жизни ребенка, поэтому интересуются тем, что и зачем с ним делают после извлечения из организма.
Осмотр последа
Плаценту тщательно осматривают, чтобы не допустить оставления ее частей в матке. Процедура происходит следующим образом: пуповина и оболочки выкладываются на металлический поднос и тщательно осматриваются на предмет отделения небольших кусочков или обрыва сосудов с обеих сторон (материнской и плодовой).
Врач оценивает степень зрелости плаценты и тщательно проверяет, чтобы на месте были все мельчайшие частички (ворсинки, сосуды, оболочки). В случае если осмотр показал, что плацента вышла не полностью, будет проводиться дополнительная чистка матки.
Гистология плаценты
Гистологическое исследование назначается врачом только в тех случаях, когда необходимо выяснить причину возникших проблем:
- мертворожденный ребенок;
- недоношенный или маловесный малыш;
- осложнения во время родов;
- патологии у малыша.
Плацента доставляется в лабораторию для гистологии в максимально краткие сроки без повреждения, заморозки и фиксации в формалине. Лаборант оценивает все части плаценты – ворсинки хориона (терминальные, промежуточные, стволовые), синцитио-капиллярные мембраны, узелки, фибриноид, пластины (хоральную и базальную) и соли кальция.
Утилизация детского места
В обычной практике родильных домов, где женщины не заявляют свое право на получение последа, проводится его утилизация в соответствии с правилами медицинского учреждения об отходах биоматериала. Плацента, пуповина и другие оболочки сразу после родов складываются в пластиковый пакет и уничтожаются по той технологии, которая определена правилами конкретного роддома (кремация, захоронение на специальном полигоне).
Что такое плацента?
Согласно данным клиники Майо, плацента или плацента ребенка — это орган, который развивается в области матки во время беременности.
Обычно плацента прикрепляется к верхней, боковой, передней или задней части матки.
Основное преимущество плаценты или плаценты ребенка — обеспечение кислородом и питательными веществами, чтобы плод развивался в утробе матери.
Кислород и питательные вещества переносятся через кровоток матери, а затем проникают через плаценту ребенка. Отсюда пуповина, соединяющая ребенка, несет кислород и питательные вещества.
Через плаценту малыш также может избавиться от ненужных ему веществ, например, от углекислого газа. Затем он попадает в кровоток матери и выводится из организма.
Плацента также производит гормоны, необходимые во время беременности, такие как окситоцин, лактоген, эстроген и прогестерон. Это может защитить ребенка от инфекции.
К концу беременности или к началу родов плацента этого ребенка работает, передавая антитела для защиты новорожденного.
Поэтому у новорожденных иммунитет сохраняется почти 3 месяца.
Изменения в строении плаценты
Нормальная плацента имеет дольчатое строение, она разделена примерно на 15-20 долек равного размера и объема. Каждая из долек формируется из ворсин и особой ткани, которая находится между ними, а сами дольки отделены друг от друга перегородками, однако, не полными. Если происходят изменения в формировании плаценты, могут возникать новые варианты строения долек. Так, плацента может быть двухдольной, состоящей из двух равных частей, которые связаны межу собой особой плацентарной тканью, может формироваться также двойная или тройная плацента, к одной из частей будет присоединена пуповина. Также у обычной плаценты может быть сформирована небольшая добавочная долька. Еще реже может возникать так называемая «окончатая» плацента, у которой есть участки, покрытые оболочкой и напоминающие окошки.
Причин для подобных отклонений в строении плаценты может быть множество. Чаще всего это генетически заложенное строение, либо следствие проблем со слизистой матки. Профилактикой подобных проблем с плацентой может быть активное лечение воспалительных процессов в полости матки еще до беременности, в период планирования. Хотя отклонения в строении плаценты не столь сильно влияют на ребенка при беременности, и практически никогда не влияют на его развитие. А вот в родах такая плацента может причинить много хлопот врачам – такая плацента может очень трудно отделяться от стенки матки после рождения крохи. В некоторых случаях отделение плаценты требует ручного контроля матки под наркозом. Лечения аномального строения плаценты при беременности не требуется, но вот в родах нужно обязательно напомнить об этом врачу, чтобы все части плаценты были рождены, и не осталось кусочков плаценты в матке. Это опасно кровотечениями и инфекцией.
Болезни плаценты
Плацента, как любой орган, может болеть. Она может подвергаться инфицирванию, в ней могут развиваться инфаркты (участки, лишенные кровообращения), внутри сосудов плаценты могут образовываться тромбы, и сама плацента может подвергаться даже опухолевым перерождениям. Но такое, к счастью, бывает нечасто.
Инфекционное поражение тканей плаценты (плацентит), вызывается различными микробами, которые могут проникать в плаценту различными способами. Так, они могут быть принесены с током крови, проникнуть из маточных труб, восходящим путем из влагалища, либо из полости матки. Процесс воспаления может быть распространен на всю толщу плаценты или протекать в отдельных ее участках. При этом лечение должно быть специфическим, и зависит оно от вида возбудителя. Из всех возможных препаратов будет выбран тот, который допустим у беременных в данном сроке. А с целью профилактики до беременности необходимо проводить полноценную терапию хронических инфекций, особенно в области половых путей.
Инфаркт плаценты обычно развивается, как и любой другой, в результате длительной ишемии (спазм сосудов плаценты), и тогда участки плаценты, которые получают кровь от этих сосудов, в результате дефицита кислорода погибают. Обычно инфаркты в плаценте возникают в результате тяжелого протекания гестоза или при развитии гипертонической болезни беременной. Плацентит и инфаркт плаценты могут вызывать ФПН и проблемы с развитием плода.
Иногда в результате воспаления или повреждения сосудистой стенки, при нарушении вязкости крови или при резких движениях плода внутри плаценты образуются тромбы. Но мелкие тромбы никак не влияют на течение беременности.






























