О беременности стало известно, когда осталось установить абатмент или протез
В случае с фиксацией протеза у вас не должно быть никаких переживаний. это заключительный и самый приятый этап имплантации. Это значит, что срастание имплантата с костной тканью прошло успешно. Протезирование не требует приема лекарственных препаратов и введения анестезии, т.к. проходит совершенно безболезненно и не требует оперативного вмешательства. А вот абатмент и формирователь десны требуют разреза ткани, поэтому все-таки тут придется подождать или до окончания беременности, или хотя бы до наступления второго триместра, который считается более безопасным в плане проведения вмешательств извне.
Отсутствие зубов — проблема физиологическая и психологическая одновременно. Она заставляет человека стесняться , сокращать прямое общение , замыкаться в себе и может привести даже к депрессии. А одновременно с этим могут развиваться болезни ЖКТ — от плохо пережеванной пищи , обвисает кожа на лице , портятся соседние зубы от чрезмерной нагрузки. Как всего этого избежать? В современных стоматологических клиниках пациентам предлагают одноэтапную имплантацию как способ решения проблемы. Еще она может называться однофазной или немедленной , но суть одна — зубы восстанавливаются быстро и надежно.
Особенности после криопереноса
В некоторых случая, после получения генетических материалов мужчины и женщины, а также дальнейшего оплодотворения, возникает необходимость сохранить получившийся эмбрион на длительное время. Сделать это можно с помощью криоконсервации.
Суть метода заключается в том, что, после предварительного отбора, полученные эмбрионы замораживаются, а, когда все будет готово для имплантации – размораживаются и переносятся с тело женщины.
Криоконсервация может быть выполнена на любой стадии развития зародыша, но в большинстве случаев заморозке подвергается бластоциста на 5-6 сутки после культивирования.
Плюсы криопереноса:
- У женщины практически полностью отсутствует синдром гиперстимуляции яичников.
- Можно получить второго и третьего ребенка после одной стимуляции.
- Увеличивается шанс на имплантацию за счет переноса зародыша в более подготовленную полость матки.
- Появляется возможность сохранить эмбрионы на время проведение лечения, генетической диагностики или гормональной терапии.
После криоконсервации эмбрионы могут храниться 10 лет. Шансы на успешную имплантацию будут зависеть не только от их качества, но и от методики хранения и разморозки.
Причины неудачи
 Причины неуспешной имплантации эмбриона после переноса в полость матки:
Причины неуспешной имплантации эмбриона после переноса в полость матки:
- Остановка в развитии. Виноват может быть некачественный геном, сформировавшийся при оплодотворении.
- Патология эндометрия. Возникает в случаях эндометриоза, наличия полипов, а также после переноса инфекционных заболеваний и гормональных нарушениях.
- Невозможность эмбриона самостоятельно избавиться от белковой оболочки. Такая патология наблюдается у возрастных пациенток или после криоконсервации.
- Врожденная аномалия развития. В таком случае деление клеток остановится и зародыш выйдет из организма женщины.
На успех имплантации также влияет толщина эндометрия. Это один из важных моментов, за которым должны следить специалисты во время подсадки эмбриона. Толщина слизистой оболочки матки должна быть в пределах 7-13 мм.
Это связано с тем, что в процессе имплантации эмбрион создает в стенке матки углубление, которое называется имплантационной ямкой. Для дальнейшего развития зародыш должен полностью погрузиться в нее. Если эндометрий будет меньше 7 мм, существует вероятность, что эмбрион не сможет полностью погрузиться в ямку и останется на поверхности. Это приведет к нарушению процесса имплантации.
Зачатие – уникальный процесс. Ни один специалист не сможет точно назвать сколько времени потребуется эмбриону, чтобы пройти процесс имплантации. Успешный опыт ЭКО может лишь подсказать, когда лучше перенести зародыша в утробу, а также предсказать вероятность успеха. Несмотря на это 30% пар, испытывающих проблемы с естественным зачатием, становятся родителям именно благодаря экстракорпоральному оплодотворению.
Наверх
ЭКО подсадка эмбрионов — шанс для каждой женщины почувствовать радость материнства
Как протекает и от чего зависит ранняя и поздняя имплантация при ЭКО?

После ЭКО: какие рекомендации соблюдать и как себя вести, чтобы повысить шансы на успех?

Искусственное оплодотворение яйцеклетки. Процедуры ЭКО и ИКСИ: техника, вероятные риски и факторы успеха

Что происходит в организме после переноса эмбрионов и какие ощущения от процедуры ЭКО? Как женщине себя вести?
Долгожданное материнство при помощи ЭКО — сколько эмбрионов обычно подсаживают женщине?

Современный метод получения биоматериала: всё о гормональной стимуляции при ЭКО

Почему после ЭКО бывает замершая беременность? Диагностика, лечение, меры профилактики
Как происходит криоперенос эмбрионов в естественном цикле
Криоперенос собственных или донорских эмбрионов в естественном цикле – это наиболее физиологичный вариант действий после неудачного ЭКО. Он особенно эффективен, если:
- возраст женщины не превышает 35 лет;
- ее менструальный цикл стабилен и регулярен;
- каждый месяц происходит естественная овуляция.
Подготовка к криопереносу эмбрионов начинается одновременно с началом нового менструального цикла. Врачи тщательно отслеживают состояние яичников и эндометрия с тем, чтобы выбрать наиболее благоприятный момент для подсадки. Как только фолликул с яйцеклеткой достигнет нужного размера, проводится анализ крови на содержание в ней прогестерона. Если уровень гормона достаточен для имплантации, эмбрион размораживается и подсаживается в матку.
Гиперплазия
Одна из патологий, которая может помешать зачатию, называется гиперплазией. Это состояние, когда внутренний слой органа превышает нормальные показатели. Гиперплазия является патологическим процессом, который требует лечения для успешного зачатия ребенка
В медицинской практике гиперплазия относится к предраковым процессам, и особое внимание уделяется женщинам в климактерическом периоде. Существуют три типа гиперплазии: железистая, железисто-кистозная и атипическая или аденоматоз
Железистая гиперплазия характеризуется разрастанием железистой ткани, а железисто-кистозная гиперплазия сопровождается разрастанием железистой ткани на фоне кистозных образований. Атипическая или аденоматозная гиперплазия связана с обнаружением атипических клеток и относится к предраковым заболеваниям.
Главными причинами возникновения гиперплазического процесса являются нарушения гормонального статуса, такие как избыточная выработка эстрогенов при дефиците прогестерона. Также сопутствующая патология, такая как сахарный диабет, гипертензия, ожирение и патологии щитовидной железы, может способствовать развитию гиперплазии. Воспалительные процессы в мочеполовых органах, выскабливания полости матки, включая аборты, миома матки, синдром поликистозных яичников (СПКЯ) и наследственность также могут быть факторами риска.
Избыточное нарастание слизистой оболочки приводит к появлению характерных симптомов, таких как ацикличность кровянистых выделений, изменение длительности и объема кровянистых выделений во время менструации, межменструальные кровянистые выделения, сгустки во время месячных, ановуляция, бесплодие и анемия.
Зачатие и роль толщины эндометрия в успехе беременности
Планирование беременности – это сложный и ответственный процесс, особенно для женщин, у которых наблюдается тонкий эндометрий. Важную роль играет не только желание к родительству, но и готовность организма к зачатию. Один из ключевых факторов успеха беременности – это толщина эндометрия.
Для повышения вероятности зачатия с тонким эндометрием необходимо принимать ряд мер
Важно следить за здоровьем и питанием, исключить вредные привычки, придерживаться здорового образа жизни
Также необходимо уделить особое внимание витаминам и минералам, особенно фолиевой кислоте, необходимой для правильного развития плода
Важным фактором успеха зачатия с тонким эндометрием является правильный выбор лечения. Врач может назначить гормональную терапию или другие методы стимуляции овуляции, чтобы подготовить эндометрий для зачатия и беременности. Также может быть рекомендовано увеличить длительность фазы эстрогена костно-мозговым препаратом.
Итак, тонкий эндометрий не является препятствием к зачатию и беременности, но требует дополнительных мер для обеспечения успеха. Следуя правильному режиму жизни и лечению, каждая женщина может повысить свои шансы на зачатие и здоровое материнство.
Анатомические сведения
Полость матки внутри выстлана тканями слизистого слоя, называемым эндометрием. В его составе различают два пласта:
- функциональный, претерпевающий цикличные видоизменения в соответствие с определенной фазой менструального цикла;
- базальный, который насыщен сетью кровеносных сосудов и секреторными железами.
Структурно эндометрий неоднороден и включает ткани из эпителиальных клеток, слизистых и стромальных элементов. Их совместная задача – создать условия, благоприятные для закрепления в маточном слое оплодотворенной яйцеклетки.
Эндометрий и беременность – два тесно взаимосвязанных между собой понятия. Цикличные трансформации, протекающие в женском организме под действием гормонов, обусловлены природным механизмом, направленным на воспроизводство потомства.
Они и состоят из отслоившихся клеток эпителия эндометрия, поврежденной сети сосудов, слизистого секрета. Когда очередная менструация завершается, начинается новый цикл, и эндометриальный слой вновь претерпевает изменения. Вот почему полноценная зрелость, стабильность цикличных трансформаций, размер эндометрия при беременности, отвечающий показателям нормы, так значимы для нормального ее течения.
Как выявляется эндометриоз: последовательная диагностика
Порой УЗИ диагностика малоэффективна для постановки диагноза. Но она помогает исключить другие заболевания со схожими симптомами, например, миому матки или кисту яичника, а также выявляет эхопризнаки эндометриоза во влагалище, фаллопиевых трубах либо яичниках. Поэтому ее обязательно проводят в первую очередь.
Увидеть частицы эндометрия вне полости матки аппарат УЗИ не может. Для этого нужен другой способ диагностики. Единственно эффективный метод в этом случае — операция лапароскопическим методом. Она удобна тем, что проводится абмулаторно и не требует госпитализации в медицинское учреждение. В этом случае очаги эндометриоза выводятся на экран, их можно рассмотреть в увеличенном размере и взять забор ткани на биопсию. Также лапароскопия позволяет отличить эндометриоз от других новообразований, например, рака яичника или мочевого пузыря. Эндометриоз не является преградой для наступления беременности, хотя без лечения затрудняет имплантацию эмбриона. Эффективное лечение, назначенное врачом после тщательного осмотра пациенты, поможет убрать очаги эндометриоза и восстановить способность к зачатию.
Какой должен быть эндометрий во время беременности?
Размер эндометрия всегда динамичен, поэтому и во время беременности он изменяется. На первой неделе зачатия толщина эндометрия в идеале должна составлять от восьми до пятнадцати миллиметров. Позже, когда необходимо проходить первое УЗИ обследование, когда видно уже плодное яйцо, эндометрий должен составлять около двух сантиметров. Размер эндометрия при беременности, изначально должен составлять не меньше семи миллиметров. Если же толщина эндометрия значительно меньше, то и вероятность наступления беременности существенно уменьшается. Конечно, это полностью не исключает вероятности, но всё же забеременеть со слоем эндометрий меньше семи миллиметров сложнее. Это может быть одной из причин бесплодия у женщин. Очень важный момент, что неразвивающийся эндометрий при беременности — опасен для плода. В зависимости от ненормальной толщины эндометрий, может быть два диагноза:
- Гипоплазия(тонкий эндометрий)
- Гиперплазия(толстый эндометрий)
И гипоплазия и гиперплазия могут быть существенным препятствием для наступления беременности. Если же происходят нарушения в процессе разрастания, то это может привести к эндометриозу, который может привести женщину к бесплодию
Поэтому очень важно пройти обследование у гинеколога, которому Вы доверяете, чтобы вовремя выявить проблему
Вообще эндометрий при беременности несёт очень важную функцию. Это очень сложная система, которая состоит из различных компонентов:
- Железистый эпителий
- Покровный эпителий
- Кровеносные сосуды
- Стромы(гистиоциты, лаброциты и фибробластоподобные) и многое другое
В свою очередь эпителий состоит из:
- Секреторные клетки
- Мерцательные
- Аргирофильные клетки
На каком этапе развития эмбриона у него больше всего шансов прижиться?
В природе все продумано до мелочей. При естественном зачатии имплантационное окно открывается как раз тогда, когда яйцеклетка наиболее жизнеспособна – эти процессы регулируются гормональным фоном женщины. При ЭКО врачи могут преднамеренно стимулировать эндометрий, назначив препараты, содержащие прогестерон
Они не только увеличивают рецептивность слизистого слоя, но и расслабляют матку, что очень важно для успешной имплантации
Несмотря на то, что процедура экстракорпорального оплодотворения всегда имеет стандартные этапы, некоторые технологии в разных клиниках могут отличаться. В первую очередь это касается того, на какой день подсаживают эмбрион при ЭКО. На заре репродуктивных технологий яйцеклетку переносили в матку на второй или третий день после ее искусственного оплодотворения. В некоторых случаях так поступают и сейчас, ведь материнское лоно – это лучшая среда для развития эмбриона. Но, с другой стороны, спрогнозировать его жизнеспособность на таком раннем сроке невозможно. Если продолжать наблюдать за яйцеклетками в лабораторных условиях, то окажется, что на пятом дне жизни часть полноценных здоровых эмбрионов вдруг перестанет развиваться, а другие напротив начнут расти быстрее и лучше, чем раньше. Поэтому однозначно ответить на вопрос о том, на какой день подсадка эмбрионов при ЭКО наиболее благоприятна, сложно.
Выбор времени подсадки
Статистика дает следующее данные:
- при подсаживании однодневных эмбрионов, беременность наступала в 17-18% случаев;
- трехдневных – в 38-41%;
- пятидневных – в 43-48%.
Казалось бы, вывод очевиден: перенос эмбрионов целесообразно откладывать до пятого дня, но не все так однозначно. Если оставить яйцеклетки в лабораторных условиях дольше, чем на 3 дня, они могут остановиться в развитии. То есть существует реальный риск того, что переносить уже будет нечего. А если бы пересадка все-таки состоялась на третий день, то шансы на беременность были бы велики – до 41%.
Ситуация двоякая. Поэтому зачастую врачи действуют по-разному, учитывая обстоятельства каждого конкретного случая. Общепринятые правила сроков подсадки при ЭКО выглядят следующим образом:
- если удалось получить менее 5 эмбрионов, то переносить их в матку следует на третий день;
- если через три дня после искусственного оплодотворения более 5 эмбрионов все еще остаются жизнеспособными, то перенос можно отложить до 5 дня, когда их шансы закрепиться в матке будут более высокими.
Существует и альтернативный вариант – двойная подсадка. Часть яйцеклеток переносят на третий день, а остальные – на пятый. Таким образом удается убить сразу двух зайцев – обеспечить эмбрионам наиболее благоприятные условия для развития, а затем перестраховаться и подсадить еще несколько на случай, если первые оказались не жизнеспособными.
Но и у этого варианта есть обратная сторона медали – слишком высок риск многоплодной беременности и, как следствие, не вынашивания плодов. В таком случае может понадобиться редукция уже прижившихся эмбрионов (удаление лишних), что тоже не безопасно. Даже если отбросить в сторону морально-этический аспект вопроса, то остается высокий риск выкидыша. Таким образом, пытаясь повысить шансы на беременность, можно поставить под угрозу всю процедуру ЭКО.
Вывод один: наиболее подходящее время переноса эмбриона в каждом конкретном случае индивидуально. Принять такое решение может только врач, исходя из количества и качества генетического материала, а также физиологического состояния женщины.
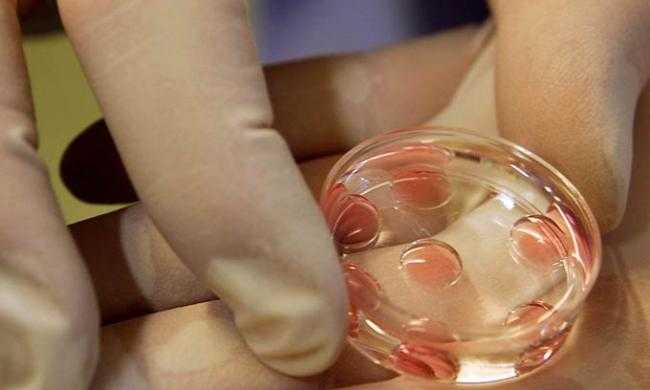
Суть процедуры
ЭКО – это медицинская процедура, которая позволяет женщинам испытать радость материнства, даже если у них есть диагноз бесплодия. Суть этой процедуры заключается в следующем:
- У будущей мамы берут яйцеклетку, которая затем осеменяется искусственным путем.
- Обработанная яйцеклетка помещается в специальное устройство, где происходит формирование эмбриона.
- Готовый эмбрион переносят в матку и закрепляют к ее стенкам. Именно там происходит развитие будущего ребенка.
Однако, несмотря на проведение ЭКО, нет 100% гарантии, что женщина сможет забеременеть с первой попытки. Поэтому будущей маме приходится проходить процедуру несколько раз. Для получения нескольких яйцеклеток пациентке назначают специальные медикаменты, которые способствуют их созреванию. Затем созревшие яйцеклетки изымают из матки с помощью двух методов:
- Лапароскопия матки – прокалывание стенок живота.
- Современный метод – изъятие яйцеклетки через влагалище.
Для обеспечения оптимальных условий для развития яйцеклетки необходимо создать среду, максимально приближенную к естественной. Через несколько часов после этого к яйцеклетке добавляют сперматозоиды. После оплодотворения эмбрион снова помещается в матку. Если все прошло успешно, через 2-3 недели можно сделать тест на беременность, который покажет положительный результат. Затем женщина должна пройти ультразвуковую диагностику, чтобы оценить количество прижившихся эмбрионов и их развитие на данном этапе.
Как можно уменьшить вероятность появления полипа эндометрия?
Своевременное лечение инфекций и воспалительных заболеваний. Воспалительные процессы, вызванные инфекцией, могут способствовать появлению полипа эндометрия. Постарайтесь не заболеть гриппом, ОРВИ, а при первых симптомах обратитесь к врачу.
Регулярный эндокринологический контроль. Регулярный эндокринологический контроль позволяет выявить нарушения в работе эндокринной системы, корректировать своевременно гормональный фон организма и, таким образом, уменьшить риск возникновения полипов эндометрия.
Здоровый образ жизни и правильное питание. Здоровый образ жизни и правильное питание положительно влияют на работу всех систем организма, включая репродуктивную. Ограничьте употребление жирной, жареной, соленой пищи, отказывайтесь от вредных привычек, занимайтесь спортом.
Своевременное лечение заболеваний молочных желез. По данным медицинских исследований, заболевания молочной железы могут способствовать появлению полипов эндометрия. Поэтому, своевременное лечение заболеваний молочных желез также является способом профилактики полипа эндометрия.
Вопрос-ответ:
Какие причины удалять полипы эндометрия?
Полипы эндометрия следует удалять в случаях, когда они препятствуют беременности или вызывают гормональные нарушения. Также можем произвести удаление полипов в случае высокого риска их злокачественного превращения.
Можно ли забеременеть, если у меня были полипы эндометрия, но они были успешно удалены?
Да, возможность беременности после удаления полипов эндометрия сохраняется, однако, в определенных случаях могут быть нарушения в функционировании яичников и нарушения имплантации эмбриона.
Как корректировать гормональный фон после удаления полипов эндометрия?
Корректировка гормонального фона после удаления полипов эндометрия проводится врачами-гинекологами с использованием гормональной терапии. Курс и форма терапии назначаются на основе индивидуальных показателей и анализов пациентки.
Какой прогноз для развития беременности, если у меня были полипы эндометрия?
Прогноз для развития беременности после удаления полипов эндометрия зависит от индивидуальных особенностей женщины. В большинстве случаев, после полного удаления полипов и проведения рекомендуемых медицинских процедур, будет возможно успешное зачатие и развитие эмбриона.
Как происходит удаление полипов эндометрия?
Удаление полипов эндометрия может быть проведено с помощью гистероскопии, лапароскопии или на офисном приеме с использованием специального инструмента под контролем ультразвука. В процессе удаления полипов, проводится анализ на возможность онкологических изменений.
Каковы наиболее эффективные методы защиты от повторного появления полипов эндометрия?
Профилактика повторного появления полипов эндометрия включает в себя регулярные гинекологические обследования и анализы, а также устранение гормональных нарушений при их наличии. При выявлении новых полипов, может быть предложено повторное удаление.
Основные рекомендации после удаления полипа эндометрия для поддержания здоровья женщины
Соблюдение режима – нормальный режим дня, полноценный сон и правильное питание необходимы для поддержания иммунитета и быстрого восстановления организма после удаления полипа эндометрия. Женщина должна избегать перенапряжений и усталости, а также своевременно отдыхать.
Правильное питание – после удаления полипа эндометрия женщина должна избегать пищи, вызывающей запоры и газообразование, которые могут негативно повлиять на заживление
Важно употреблять достаточное количество витаминов, белков и жиров, а также пить множество жидкости, чтобы избежать обезвоживания
Полнокровное восстановительное лечение – женщина должна следовать рекомендациям своего врача и выполнять назначенные процедуры, например, принимать медикаментозные препараты, проводить физиотерапию. Это поможет ускорить процесс заживления и предотвратить возможные осложнения.
Избежание повторных заболеваний – после удаления полипа эндометрия женщина должна выполнять рекомендации своего врача для предотвращения повторной возникновения полипов. Это может включать в себя регулярные осмотры и процедуры, а также соблюдение здорового образа жизни.
Самое важное после удаления полипа эндометрия – это своевременный обращение к врачам и соблюдение их назначений. Это поможет избежать возможных осложнений и вернуться к полноценной жизни, в том числе – иметь возможность забеременеть и выносить ребенка до конца срока
Что такое бластоциста и рецептивный эндометрий?
Как было уже сказано, бластоциста- это эмбрион, достигший 5-6 суток своего развития. При естественном зачатии, эмбрион 5-6 дня попадает из маточной трубы в полость матки, где вероятность его прикрепления к внутреннему слою матки достаточно велика.Рецептивный эндометрий- это такой эндометрий, который восприимчив к имплантации эмбриона, то есть способен его принять.По результатам УЗИ эндометрий должен быть толщиной 9-11 мм, а структура слизистой оболочки матки трехслойная. Врачи репродуктологи называют такой эндометрий- красивым, пышным.
Что такое окно имплантации и когда необходимо переносить эмбрион?
Окно имплантации — это второй период фазы менструального цикла, когда в эндометрии формируются наиболее благоприятные условия для прикрепления эмбриона.Открытие окна имплантации происходит в естественном менструальном цикле на 6-10 день после овуляции, что соответствует 20-24 дню менструального цикла. Открытым оно остается около 2-х суток.С открытием имплантационного окна появляются пиноподии- это гладкие выпячивания поверхностных эпителиальных клеток эндометрия. Достигнув максимальной величины, они образуют складки, напоминая цветы. Функции пиноподий до конца не изучены, но считается, что они способствуют тесному контакту между бластоцистой и поверхностью матки.
Если процесс формирования пиноподий нарушается по тем или иным причинам, это приведет к сдвигу окна имплантации. Недостаточное число пиноподий сказывается на том, что окно имплантации будет неполноценным.Нарушение формирования пиноподий может быть связано с гормональным дисбалансом, хирургическими вмешательствами, инфекциями передающиеся половым путем.
Как происходит процесс имплантации
Процесс имплантации эмбриона занимает в среднем около 40 часов. Бластоциста вырабатывает вещества, которые позволяют матке ее «почувствовать» с помощью импульсов, которые посылает эмбрион к эндометрию, последний определяет его качество. Полноценная бластоциста должна быть морфологически нормальной и обладать правильным набором хромосом. Пиноподии способствуют имплантации такого эмбриона. Если же бластоциста будет генетически неполноценная, либо с внешними дефектами, то эндометрий может ее отторгнуть.

В программах ЭКО есть возможность искусственно создать все условия для имплантации эмбриона и дальнейшего развития.В нашей клинике мы используем криопротоколы. И в случае смещения окна имплантации, подготовка эндометрия будет произведена в следующем цикле с помощью специальных препаратов. Перенос будет осуществляться в том случае, когда будет готов эндометрий принять бластоцисту.Совместная работа репродуктолога и эмбриолога позволяет достичь положительных результатов в программах ЭКО!




























